medulloblastoma
บทนำ
medulloblastoma เป็นตัวอ่อนที่เป็นมะเร็ง เนื้องอกในสมอง ของ สมองซึ่งตามการจำแนกประเภทของเนื้องอกของ WHO ระบบประสาทส่วนกลาง จัดเป็นเกรดที่รุนแรงที่สุดเช่นเกรด IV แม้จะมีเกรด แต่เขาก็มีการพยากรณ์โรคที่ค่อนข้างดี ที่ 30% medulloblastoma เป็นเนื้องอกในสมองที่พบบ่อยที่สุดในเด็กและวัยรุ่น

ระบาดวิทยา
อุบัติการณ์ของเนื้องอกในสมองโดยทั่วไปกล่าวกันว่าอยู่ที่ประมาณ 50 ต่อประชากร 100,000 คนต่อปีในบรรดาเนื้องอกในสมองขั้นต้น medulloblastoma เป็นเนื้องอกที่ค่อนข้างหายากโดยมี 5% อย่างไรก็ตามที่ 30% เป็นเนื้องอกในสมองที่พบบ่อยที่สุดในเด็กและวัยรุ่นโดยมีผู้ป่วยรายใหม่ 0.5 ต่อ 100,000 เด็กอายุต่ำกว่า 15 ปี
อายุเฉลี่ยที่เริ่มมีอาการคือ 7 ปีโดยเด็กผู้ชายจะได้รับผลกระทบบ่อยกว่าเด็กหญิง 2 ถึง 3 เท่า ประมาณหนึ่งในสี่ของ medulloblastomas เกิดขึ้นในวัยหนุ่มสาว 70% ของผู้ที่ได้รับผลกระทบมีอายุน้อยกว่า 16 ปีและมีเพียงไม่กี่คนที่มีอายุมากกว่า 50 ปี
การ จำกัด
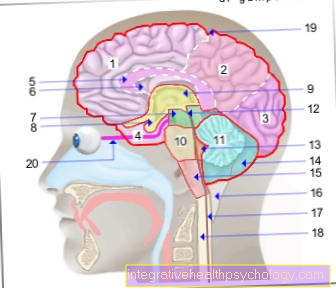
medulloblastoma ส่วนใหญ่อยู่ใน cerebellar worm ซึ่งเป็นศูนย์กลางของ cerebellum เมื่อเติบโตลงไปจะเติมช่องที่สี่ซึ่งเป็นโพรงในสมองที่เต็มไปด้วยน้ำไขสันหลัง (ไขสันหลังอักเสบ) และกดทับส่วนหลังสุดของสมองซึ่งเป็นไขกระดูก oblongata มันดันหนอนสมองน้อยขึ้นไปและกดส่วนหน้าของมันกับส่วนหนึ่งของเยื่อหุ้มสมองที่แข็ง (เทนโทเรียม)
การแพร่กระจาย
เซลล์สามารถแยกออกจาก medulloblastoma ได้อย่างง่ายดายและแพร่กระจายผ่านเหล้า การแพร่กระจายของเซลล์เนื้องอกทำให้เกิดเนื้องอกใหม่ในที่อื่น ๆ ในร่างกาย medulloblastoma สามารถแพร่กระจายไปตามระบบประสาทส่วนกลางผ่านของเหลวในเส้นประสาท (เหล้า) ด้วยวิธีนี้เนื้องอกที่เรียกว่าลูกสาว (การแพร่กระจาย) สามารถพัฒนาที่เยื่อหุ้มสมองหรือในช่องกระดูกสันหลังและทำให้เกิดปัญหาต่อไป ในผู้ป่วยหนึ่งในสามจะพบเนื้องอกในลูกสาว (การแพร่กระจาย) ในการวินิจฉัยเบื้องต้น การแพร่กระจายใน CSF เกิดขึ้นใน 15-40% ของกรณีการแพร่กระจายนอกระบบประสาท (ภายนอก) ค่อนข้างหายากใน medulloblastoma แต่ 4% เกิดขึ้นในกระดูกและต่อมน้ำเหลืองเป็นหลัก แต่ยังอยู่ในตับและปอด
การปรากฏ
เมดูลโลบลาสโตมามักเป็นเนื้องอกเนื้ออ่อนที่ไม่เด่นชัดมีพื้นผิวสีเทา - ขาว แต่บางครั้งอาจมีรอยแยกและหยาบอย่างรวดเร็ว เนื้องอกที่มีขนาดใหญ่ขึ้นมีบริเวณส่วนกลางที่เซลล์ที่ใช้งานจริงตาย (เนื้อร้าย)
ด้วยกล้องจุลทรรศน์เมดูลโลบลาสโตมาแบบคลาสสิกประกอบด้วยเซลล์ที่อัดแน่นไปด้วยนิวเคลียสทรงกลมถึงรูปไข่ซึ่งสามารถย้อมสีได้อย่างรุนแรง (hyperchromatic) ล้อมรอบด้วยไซโทพลาสซึมเล็กน้อย บางครั้งเซลล์กลมที่มีนิวเคลียสของเซลล์ที่ย้อมสีได้น้อยก็ผสมอยู่ ในน้อยกว่าหนึ่งในสามของกรณีเราพบดอกกุหลาบหลอกทั่วไปที่เรียกว่าดอกกุหลาบโฮเมอร์ - ไรท์ สิ่งเหล่านี้ประกอบด้วยเซลล์เนื้องอกที่เรียงตัวเป็นวงแหวนรอบ ๆ ศูนย์กลางของไซโทพลาซึมซึ่งนิวเคลียสของเซลล์อยู่ที่ขอบ (อุปกรณ์ต่อพ่วง) เซลล์จำนวนมากยังอยู่ในกระบวนการแบ่งนิวเคลียสของเซลล์ (ไมโทซิส) หรือกำลังจะตาย (apoptosis)
การจัดหมวดหมู่
องค์การอนามัยโลก (WHO) ได้พัฒนาการจำแนกประเภทที่แบ่งประเภทของเนื้องอกในสมอง ความแตกต่างเกิดขึ้นระหว่างเกรด 1 ถึง 4 พื้นฐานสำหรับการจำแนกประเภทส่วนใหญ่เป็นพฤติกรรมการเติบโตของเนื้องอก:
- เนื้องอกระดับ 1 เติบโตช้าและส่วนใหญ่ไม่เป็นอันตราย
- เนื้องอกเกรด 2 นั้นมีความอ่อนโยนเป็นส่วนใหญ่ แต่บางชนิดก็มีเซลล์มะเร็งอยู่แล้วและยังสามารถแพร่กระจายต่อไปได้ดังนั้นเนื้องอกระดับ 2 จึงยังคงเป็นเนื้องอกที่อ่อนโยนและมีแนวโน้มที่จะเสื่อมลง
- จากการจำแนกประเภทของเนื้องอกขององค์การอนามัยโลก (WHO) พบว่าเนื้องอกเกรด 3 เป็นเนื้องอกในสมองที่ไม่ร้ายแรง ในขณะที่เนื้องอกระดับ 3 เป็นมะเร็งอยู่แล้ว แต่ก็เติบโตช้ากว่าเนื้องอกเกรด 4 เล็กน้อย
- เนื้องอกระดับ 4 มีลักษณะการเติบโตที่รวดเร็วมาก
ตามความหมายแล้ว medulloblastoma เป็นเนื้องอกระดับ 4 เสมอเนื่องจากเป็นมะเร็งแพร่กระจายอย่างรวดเร็วและหากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาจะนำไปสู่ความตายอย่างรวดเร็ว
สาเหตุ
เมดูลโลบลาสโตมาเป็นหนึ่งในเนื้องอกของตัวอ่อน (เนื้องอกในระบบประสาทแบบดั้งเดิม) ดังนั้นจึงพัฒนามาจากเซลล์ตัวอ่อนที่ยังไม่บรรลุนิติภาวะ สาเหตุของความเสื่อมของเซลล์ส่วนใหญ่ยังไม่สามารถอธิบายได้ ในกรณีส่วนใหญ่เนื้องอกจะพัฒนาขึ้นเองตามธรรมชาติ
บทบาทของปัจจัยทางพันธุกรรมในการพัฒนาเนื้องอกในสมองมีความสำคัญมากขึ้นในช่วงไม่กี่ปีที่ผ่านมาแม้ว่าจะไม่เกี่ยวข้องกับเนื้องอกในสมองส่วนใหญ่ก็ตาม ใน medulloblastomas มักมีการอธิบายการเปลี่ยนแปลงที่แขนยาว (q arm) ของโครโมโซม 17 ยีนยับยั้งเนื้องอก p53 ซึ่งเป็นรหัสของโปรตีน p53 อยู่บนโครโมโซมนี้ p53 ควบคุมวัฏจักรของเซลล์และการเปลี่ยนแปลงของโปรตีน (การกลายพันธุ์) นำไปสู่การเจริญเติบโต (ความก้าวหน้า) ของเนื้องอกมะเร็ง แต่ยีนอื่น ๆ ก็มีอิทธิพลต่อกระบวนการที่ซับซ้อนของการพัฒนาเนื้องอกเช่นกัน
เนื้องอกในสมองยังพัฒนาปัจจัยการเจริญเติบโตและตัวรับปัจจัยการเจริญเติบโตมากขึ้นเรื่อย ๆ ซึ่งนำไปสู่การเติบโตอย่างรวดเร็วของเนื้องอก
อาการ
อาการเริ่มแรกที่พบบ่อยคือปวดศีรษะและคลื่นไส้ อาเจียนเกิดจากความดันที่เพิ่มขึ้นในกะโหลกศีรษะ (ในกะโหลกศีรษะ) และการหยุดชะงักของการไหลเวียนของน้ำในสมอง (การไหลเวียนของสุรา) นอกจากนี้การอุดตันของการไหลของเหล้าทำให้เกิดอาการบวมทั้งสองข้าง (มาน) จุดออกของเส้นประสาทตา (ตุ่มที่แออัด) และทำให้การมองเห็นแย่ลงอย่างมีนัยสำคัญถึง 6 หรือ 7 diopters เนื่องจากกะโหลกศีรษะของเด็กยังสามารถขยายได้ในวัยนี้อาการของความดันในกะโหลกศีรษะทั่วไปจึงค่อนข้างช้า เมื่อมีอาการปวดหัวอย่างต่อเนื่องเนื้องอกมักจะขยายใหญ่ขึ้นแล้ว อาการเริ่มต้นยังรวมถึงความผิดปกติของการเดิน (ataxia) ซึ่งเด็ก ๆ พยายามทรงตัวโดยประคองด้วยมือและค่อยๆยืนและเดินโดยแยกขาออกจากกัน พวกเขามักจะจับศีรษะไว้ในตำแหน่งที่ จำกัด และเอียงไปข้างหน้าเล็กน้อย อาการทั่วไปอื่น ๆ ได้แก่ เวียนศีรษะมองเห็นภาพซ้อนสัญญาณของอัมพาตอาการชาที่ใบหน้าและอัมพาตของกล้ามเนื้อใบหน้า (อัมพฤกษ์ใบหน้า) เนื่องจากความผิดปกติของการทำงานของเส้นประสาทใบหน้า (เส้นประสาทใบหน้า)
ในขณะที่อาการปรากฏขึ้น (อาการทางคลินิก) การแพร่กระจายมีอยู่แล้วในผู้ป่วย 50%
คุณสามารถค้นหาข้อมูลเพิ่มเติมได้ในหัวข้อของเรา: สัญญาณเนื้องอกในสมอง
การวินิจฉัยโรค
เมื่อวินิจฉัยโรคไขกระดูกเช่นเดียวกับเนื้องอกในสมองนอกเหนือจากการตรวจทางการแพทย์แล้วขั้นตอนการถ่ายภาพมีความสำคัญอย่างยิ่ง
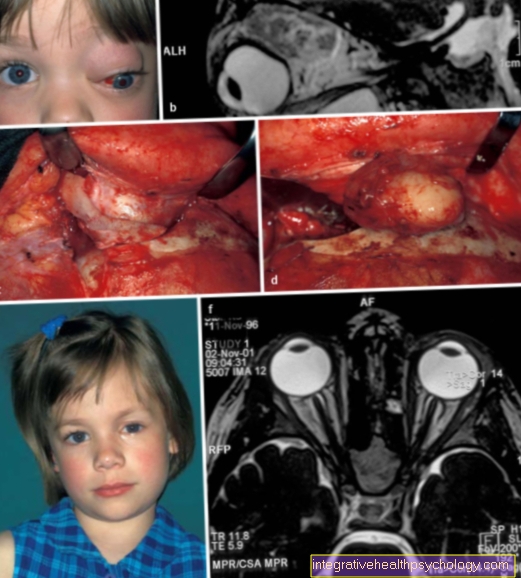
ใน การตรวจเอกซเรย์คอมพิวเตอร์ (CT) Medulloblastomas ปรากฏเป็นมวลที่มีความหนาแน่นของแสงเพิ่มขึ้น (hyperdense) ซึ่งกระพุ้งเข้าไปในโพรงที่สี่ ความหนาแน่นของแสงสามารถเพิ่มขึ้นได้อีกโดยการใช้สารคอนทราสต์ซึ่งเป็นสารที่เพิ่มความคมชัดของภาพเพื่อให้สามารถจดจำเนื้องอกได้ดียิ่งขึ้น medulloblastomas ประกอบด้วยเนื้อเยื่อเนื้องอกแข็งที่มีเนื้อร้ายเป็นครั้งคราว
ใน การถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI) medulloblastoma สามารถแสดงได้ดียิ่งขึ้น: ในมุมมองตามยาว (ภาพ T1) medulloblastoma มีความหนาแน่นของแสงลดลง (ความดันเลือดต่ำ) ในมุมมองตามขวางความหนาแน่นของแสงที่เพิ่มขึ้น (hypodense) มันง่ายที่จะแยกความแตกต่างจากซีรีเบลลัม การดูดซึมของตัวกลางที่มีความคมชัดที่ชัดเจนเป็นเรื่องปกติของ medulloblastomas และแสดงให้เห็นถึงขอบเขตของเนื้องอกในก้านสมองได้ดีกว่า CT MRI ยังสามารถใช้เพื่อตรวจจับการแพร่กระจายในสุราหรือในโพรง ในการแสดงการแพร่กระจายในช่องกระดูกสันหลัง (การแพร่กระจายของกระดูกสันหลัง) จำเป็นต้องมีภาพ MRI ที่มีความละเอียดสูงและมีคอนทราสต์สูง
นอกจากนี้ CSF ของผู้ป่วยจะได้รับการตรวจหาเซลล์เนื้องอก (CSF cytology) สุราได้มาจากการเจาะสุราซึ่งสุราจะถูกนำออกจากช่องสุรา รูปแบบการสกัด CSF ที่พบบ่อยที่สุดคือ เจาะเอวซึ่งนำมาจากคลองกระดูกสันหลังส่วนล่าง การตรวจพบเซลล์เนื้องอกเกี่ยวข้องกับการพยากรณ์โรคที่ไม่เอื้ออำนวย แต่ไม่ได้พูดอะไรเกี่ยวกับขอบเขตของการแพร่กระจายของช่องกระดูกสันหลัง CSF cytology มีความสำคัญในการวินิจฉัยแยกโรคของเนื้องอกในตัวอ่อนเช่น medulloblastomas, ependymomas หรือ pinealomas หากไม่สามารถวินิจฉัยชนิดของเนื้องอกได้อย่างน่าเชื่อถือโดยใช้เทคนิคการถ่ายภาพ
การวินิจฉัยแยกโรค
Medulloblastomas ต้องแตกต่างจากเนื้องอกของตัวอ่อนเซลล์ขนาดเล็กที่คล้ายกันเช่น neuroblastomas, ependymoblastomas, pinealomas และเนื้องอกของเนื้อเยื่อน้ำเหลือง (lymphomas)
การรักษาด้วย
การบำบัดประกอบด้วยการผ่าตัดเอาเนื้องอกออกอย่างรุนแรงที่สุดและการฉายรังสีปริมาณสูงที่ตามมาด้วย 40 Grey ด้วยการฉายรังสีโดยตรงของโพรงในร่างกายหลังและช่องว่างของสุราทั้งหมด (แกนประสาท) ไม่ใช่ทุกเนื้องอกที่ตอบสนองต่อรังสีได้ดี อย่างไรก็ตาม Medulloblastomas เป็นเนื้องอกที่ไวต่อรังสี นั่นหมายความว่าเซลล์เนื้องอกจะถูกฆ่าอย่างมีประสิทธิภาพด้วยรังสี เนื่องจากเนื้องอกในสมองมักแทรกซึมเข้าไปในเนื้อเยื่อประสาทโดยรอบจึงไม่สามารถกำจัดออกได้ทั้งหมดในระหว่างการผ่าตัด เซลล์เนื้องอกที่เหลืออยู่จะถูกฆ่าโดยการฉายรังสีเท่านั้น ดังนั้นการพยากรณ์โรคสำหรับผู้ป่วยจึงดีขึ้นอย่างมีนัยสำคัญผ่านการฉายรังสี เนื่องจากเมดูลโลบลาสโตมามักจะทำให้เกิดการโป่งของลูกสาวในระบบประสาทส่วนกลางทั้งหมดจึงมักตัดสินใจฉายรังสีที่สมองและไขสันหลังในบริเวณที่มีขนาดใหญ่ เนื่องจาก medulloblastomas มีความไวต่อรังสีมากจึงสามารถรักษาได้มากกว่า 50% ของกรณี
การใช้รังสีร่วมกับเคมีบำบัดร่วมกันทำให้เกิดผลดีในแง่ของอัตราการกลับเป็นซ้ำและอัตราการรอดชีวิตและยังสามารถรักษาได้ ในเคมีบำบัดมีการให้ตัวแทนที่ยับยั้งการแบ่งตัวของเซลล์ (cytostatics) จากกลุ่มของไนตรัสยูเรียเช่น CCNU แต่ยังให้ยา vincristine และ cisplatin ในเด็กอายุต่ำกว่า 3 ปีการรักษาด้วยเคมีบำบัดสามารถชะลอเวลาการฉายรังสีและในบางกรณีอาจทดแทนการฉายรังสีได้
การป้องกันโรค
เนื่องจากไม่ทราบปัจจัยเสี่ยงและสาเหตุของการเกิด glioblastomas เป็นส่วนใหญ่จึงไม่มีคำแนะนำในการป้องกัน โดยทั่วไปขอแนะนำให้หลีกเลี่ยงการฉายรังสีที่ไม่จำเป็น (โดยเฉพาะในเด็ก) และการสัมผัสกับสารเคมีและมลพิษที่ก่อให้เกิดมะเร็งแม้ว่าปัจจัยด้านสิ่งแวดล้อมจะมีบทบาทรองลงมาในการพัฒนา เนื้องอกในสมอง เล่น.
พยากรณ์
ผู้ป่วยที่มีการผ่าตัดเนื้องอกอย่างสมบูรณ์ไม่มีหลักฐานของการแพร่กระจายของน้ำไขสันหลังและไม่มีหลักฐานของเซลล์เนื้องอกใน CSF (เซลล์วิทยาของ CSF เชิงลบ) ที่ได้รับการฉายรังสีร่วมและเคมีบำบัดหลังผ่าตัดมีการพยากรณ์โรคที่ค่อนข้างดีแม้ว่าจะมีความผิดปกติของไขกระดูกสูงก็ตาม อย่างไรก็ตามการกลับเป็นซ้ำหรือการเติบโต (กำเริบ) ของเนื้องอกเป็นเรื่องปกติ
Medulloblastomas ที่แสดงออกในวัยผู้ใหญ่เท่านั้นที่มีการพยากรณ์โรคที่ดีขึ้นและแพร่กระจายได้น้อยลง
หากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาเวลารอดชีวิตจะสั้น
อัตราการเกิดซ้ำคืออะไร?
การกำเริบของโรคคือการกลับเป็นซ้ำของเนื้องอกหลังจากการรักษาที่ประสบความสำเร็จในตอนแรก แม้ว่าเนื้องอกจะถูกทำลายอย่างสมบูรณ์โดยการผ่าตัดการฉายรังสีและเคมีบำบัด แต่เซลล์เนื้องอกแต่ละเซลล์ก็สามารถอยู่รอดและเติบโตได้อีกครั้ง หากเนื้องอกเกิดขึ้นอีกครั้งในที่เดิมเรียกว่าการกลับเป็นซ้ำในท้องถิ่น เด็กประมาณหนึ่งในสามประสบชะตากรรมนี้ โดยเฉพาะอย่างยิ่งเด็กเล็ก ๆ ที่เนื้องอกได้ก่อตัวเป็นเนื้องอกของลูกสาวแล้วเมื่อทำการวินิจฉัยจะมีอัตราการกลับเป็นซ้ำสูงมาก เด็กโต (อายุมากกว่า 4 ปี) ที่ไม่มีการแพร่กระจายมีอัตราการกลับเป็นซ้ำต่ำดังนั้นจึงมีการพยากรณ์โรคที่ดีกว่า
การกำเริบของโรคมักเกิดขึ้นภายในสองปีแรกหลังการบำบัดครั้งแรก อัตราการรอดชีวิตสองปีโดยเฉลี่ย 70% อัตราการรอดชีวิต 5 ปีประมาณ 50-70% อัตราการรอดชีวิต 10 ปีประมาณ 50% และแม้กระทั่งหลังจาก 10 ปีไปแล้วประมาณหนึ่งในสามของผู้ป่วยก็ยังไม่กลับมาเป็นซ้ำ
สรุป
Medulloblastomas มีการเติบโตอย่างรวดเร็วเนื้องอกมะเร็งในวัยเด็กและวัยรุ่นที่เกิดจากหนอนสมองน้อยและสามารถแพร่กระจายไปในช่องเหล้า อาการคืออาเจียน ataxia และมีแนวโน้มที่จะตกและ papillae เลือดคั่งที่สูญเสียการมองเห็น CT และ MRI ใช้ในการวินิจฉัย การบำบัดประกอบด้วยการผ่าตัดเอาเนื้องอกออกอย่างสมบูรณ์ที่สุด (การผ่าตัดทั้งหมด) การฉายแสงและเคมีบำบัด การผ่าตัดและการฉายรังสีของระบบประสาทส่วนกลางทั้งหมดในภายหลังนำไปสู่การพยากรณ์โรคที่ค่อนข้างดี