ยาสำหรับความดันโลหิตสูง
ทั่วไป

ความดันโลหิตสูง (= ความดันโลหิตสูง) อยู่ในกลุ่มของสิ่งที่เรียกว่า "โรคทั่วไป" ในโลกตะวันตกคาดว่า 30% ของประชากรได้รับผลกระทบ ตามที่คำว่าความดันโลหิตสูงแนะนำอย่างถูกต้องมันเกี่ยวกับความดันในเลือดที่มากเกินไป เนื่องจากความดันสูงนี้ส่วนใหญ่แสดงออกในระบบหลอดเลือดโดยเฉพาะในหลอดเลือดแดงจึงพูดถึงความดันโลหิตสูงหรือความดันโลหิตสูง วิธีการสร้างสามารถจินตนาการได้อย่างง่ายดายโดยใช้แบบจำลองของสายสวน เพื่อให้สามารถรดน้ำดอกไม้ได้อย่างถูกต้องจำเป็นต้องใช้แรงดันน้ำที่ปลายสายยาง คุณสามารถรับแรงดันได้โดยการใส่น้ำในสายยางให้มากขึ้นหรือเปิดก๊อกให้มากขึ้นหรือส่งน้ำในปริมาณเท่ากันผ่านท่อที่บางกว่า
โอนไปยังระบบหลอดเลือดของเราซึ่งหมายความว่าความดันโลหิตขึ้นอยู่กับปริมาณเลือดที่ไหลผ่านระบบและหลอดเลือดของเราแคบแค่ไหน อวัยวะทั้งหมดของเราสามารถจัดหาได้อย่างถูกต้องในปริมาณที่เพียงพอที่ส่วนท้ายของระบบหลอดเลือดโดยมีความดันที่ไม่สูงเกินไปหรือต่ำเกินไป ปริมาณเลือดที่ไหลเวียนถูกควบคุมโดยหัวใจโดยการสูบฉีดแรงขึ้นหรือน้อยลงหรือเต้นเร็วขึ้นหรือช้าลง และความแคบของหลอดเลือดของเราถูกควบคุมโดยเส้นประสาทรอบ ๆ หลอดเลือด เส้นทางประสาทเหล่านี้ควบคุมว่าเซลล์กล้ามเนื้อในหลอดเลือดตึงและหดตัวหรือไม่หรือคลายตัวและหลอดเลือดขยายตัว
กลไกเหล่านี้ใช้ในการรักษาด้วยยาสำหรับความดันโลหิตสูงเพื่อให้ความดันโลหิต "ผิดปกติ" กลับมาเป็นปกติอีกครั้ง ค่าซิสโตลิก "ส่วนบน" คือขีด จำกัด สำหรับความดันโลหิตสูง 140mmHg (mmHg = มิลลิเมตรปรอท: หน่วยวัดความดันโลหิต) และค่า diastolic "ต่ำกว่า" คือ 90 มม. ความเสี่ยงที่จะได้รับความเสียหายในช่วงปลายที่เกิดจากความดันโลหิตที่เพิ่มขึ้นโดยไม่มีใครสังเกตเห็นจะเพิ่มขึ้นอย่างรวดเร็วเมื่อค่าความดันโลหิตเพิ่มขึ้น เพื่อความเสียหายที่ล่าช้าดังกล่าว ระบบหลอดเลือด, หัวใจ, สมอง, ไต และอวัยวะอื่น ๆ อีกมากมายการรักษาความดันโลหิตสูงอย่างสม่ำเสมอจึงมีความจำเป็น
การบำบัดขั้นพื้นฐานของทุกการรักษาประกอบด้วยมาตรการทั่วไปเช่นการทำให้น้ำหนักเป็นปกติอาหารที่มีเกลือต่ำ (เกลือแกงสูงสุด 6 กรัมต่อวัน) อาหารเมดิเตอร์เรเนียน (ผลไม้สลัดและผักจำนวนมากที่มีไขมันสัตว์เล็กน้อย) ไม่มียาเพิ่มความดันโลหิต (เช่น คอร์ติโซน, ยา) และเปลี่ยนพฤติกรรมการใช้ชีวิต (งดกาแฟแอลกอฮอล์แทบไม่มีบุหรี่เรียนรู้เทคนิคการผ่อนคลาย) 25% ของผู้ป่วยที่มีความดันโลหิตสูงเล็กน้อยสามารถช่วยได้อย่างเพียงพอและค่าความดันโลหิตจะดีขึ้นอย่างมากด้วยวิธีนี้จึงไม่จำเป็นต้องได้รับการบำบัดเพิ่มเติม
เล่นควบคู่ไปกับมาตรการทั่วไปเหล่านี้ ยา บทบาทที่โดดเด่นในการบำบัด ตามกฎแล้วนี่เป็นการบำบัดในระยะยาว น่าเสียดายที่สิ่งนี้มักหมายถึงการใช้ยาตลอดชีวิตสำหรับผู้ที่ได้รับผลกระทบ ยาเสพติดสามารถใช้เพียงอย่างเดียวตามที่เรียกว่า ขั้นตอนการบำบัด หรือเป็น การบำบัดแบบผสมผสาน ยา ในกรณีของการบำบัดแบบขั้นตอนคุณจะต้องเตรียมการอย่างใดอย่างหนึ่งก่อนและเฉพาะในกรณีที่ผลกระทบไม่เพียงพอให้ใช้การเตรียมการอื่น ๆ และรวมกันจนกว่าผลที่ต้องการจะเกิดขึ้น แตกต่างจากการบำบัดแบบผสมผสาน: ที่นี่ยาต่าง ๆ จะถูกรวมเข้าด้วยกันตั้งแต่เริ่มต้นเพื่อให้ได้ความดันโลหิตตามเป้าหมาย เมื่อเลือกยากลุ่มของสารออกฤทธิ์โดยเฉพาะ 5 กลุ่มได้รับชัยชนะ ยาตัวเลือกแรกเรียกว่า ยาขับปัสสาวะ, ตัวบล็อกเบต้า, สารยับยั้ง ACE, ตัวบล็อก AT1 และ ตัวป้องกันช่องแคลเซียม.
ยาเสพติดประเภทต่างๆ
มีการใช้ยาหลายชนิดในการบำบัดความดันโลหิตสูง อย่างไรก็ตามไม่มีใครสามารถพูดได้ว่ากลุ่มยากลุ่มใดกลุ่มหนึ่งดีที่สุดในคณะกรรมการ
ทั้งนี้ขึ้นอยู่กับสาเหตุและโดยเฉพาะอย่างยิ่งขึ้นอยู่กับโรคประจำตัวที่มีอยู่ต้องเลือกยาที่ดีที่สุดสำหรับแต่ละกรณีจากกลุ่มที่เรียกว่ายาลดความดันโลหิต
ความแตกต่างพื้นฐานเกิดขึ้นระหว่าง:
- ยาขับปัสสาวะ
- ตัวบล็อกเบต้า
- สารยับยั้ง ACE
- ตัวบล็อก AT1
- ตัวป้องกันช่องแคลเซียม
- ยาสำรอง
ซึ่งแต่ละอย่างใช้หลักการทำงานที่แตกต่างกันและมีการอธิบายไว้ด้านล่าง
ยาขับปัสสาวะ
ยาขับปัสสาวะ เป็นยาที่ช่วยเพิ่มการขับน้ำและเกลือของร่างกายออกทางไต คุณก็จะเป็นเช่นกัน ยาขับปัสสาวะ เรียกว่า เนื่องจากการสูญเสียของเหลวเพิ่มขึ้นปริมาณเลือดในร่างกายจึงลดลงและคล้ายกับแบบจำลองของสายสวนเมื่อปิดก๊อกเพียงเล็กน้อยความดันในท่อหรือในระบบหลอดเลือดของร่างกายจะลดลงและความดันโลหิตจะลดลง การสูญเสียเกลือเพิ่มเติมสนับสนุนผลกระทบนี้ เกลือมีคุณสมบัติในการจับน้ำกับตัวเอง หากคุณแพ้เกลือ (โดยเฉพาะ โซเดียม) ทางปัสสาวะน้ำเพิ่มเติมจะถูกขับออกมา
อย่างไรก็ตามยาลดน้ำมักไม่ได้ใช้เพียงอย่างเดียวในการรักษาความดันโลหิตสูง แต่จะใช้ร่วมกับสารออกฤทธิ์อื่น ๆ เช่น จากกลุ่มยาลดน้ำยาที่เรียกว่ามีความเหมาะสมอย่างยิ่ง thiazides. มีประสิทธิภาพเป็นเวลานานและมีความแรงปานกลางซึ่งทำให้เหมาะสำหรับการระบายน้ำในระยะยาวและปานกลาง น่าเสียดายที่พวกเขาจะมีประสิทธิภาพที่น่าเชื่อถือก็ต่อเมื่อไตทำงานอย่างถูกต้อง ที่ ผู้ป่วยที่ไตเสียหาย มักจะไม่มีผลใด ๆ เกิดขึ้นและต้องใช้ยาขับปัสสาวะอื่น ๆ ตัวแทนที่รู้จักกันดีของ thiazides คือ hydrochlorothiazide (HCT) หรือยัง Xipamideซึ่งเป็นสารทางเคมีที่เกี่ยวข้องกับ thiazides
นอกจากผลในการระบายน้ำแล้วยังมีผลโดยตรงต่อระบบหลอดเลือดหลังจากการบำบัดเป็นเวลานาน สิ่งนี้จะไวต่อแรงกระตุ้นของเส้นประสาทที่หดตัวน้อยลงและทำให้ผ่อนคลายมากขึ้น เนื่องจากผลกระทบนี้เกิดขึ้นโดยล่าช้าประมาณ 1-2 สัปดาห์จึงสามารถประเมินผลได้อย่างน่าเชื่อถือหลังการบำบัด 3-4 สัปดาห์เท่านั้น ผลข้างเคียงหายากเมื่อรักษาด้วย thiazides ถ้าคุณมาคุณหมายถึงโทร ความเกลียดชัง, อาเจียน หรือร้องเรียนเข้ามา ทางเดินอาหาร โผล่ออกมา ยาขับปัสสาวะส่วนใหญ่ยังมีความเสี่ยงที่จะทำให้สมดุลเกลือในร่างกายลดลง ไตเป็นอวัยวะกลางที่ควบคุมเกลือในร่างกายของเรา โซเดียม, โพแทสเซียม, แคลเซียม และ คลอไรด์ เป็นสารที่สำคัญที่สุดที่นี่ ยาขับปัสสาวะหลายชนิดทำให้สูญเสียโพแทสเซียมเป็นหลัก ด้วยเหตุนี้ควรตรวจระดับโพแทสเซียมเป็นประจำ โดยเฉพาะในผู้สูงอายุควรตรวจทุก 7-14 วันโดยการเจาะเลือดในช่วงแรก หากความเข้มข้นของโพแทสเซียมคงที่การตรวจประจำเดือนนี้ก็เพียงพอแล้วการรับประทานอาหารที่มีโพแทสเซียมสูง (เช่นถั่วโกโก้บรอกโคลีโกลราบีผลไม้แห้งกล้วยลูกเกด) หรือการรับประทานเม็ดโพแทสเซียมมักจะป้องกันไม่ให้ระดับโพแทสเซียมลดลงมากเกินไป
หากมีการคายน้ำมากกว่าที่ต้องการด้วย thiazides สิ่งนี้ก็เกิดขึ้นเช่นกัน วนยาขับปัสสาวะเช่น. Torasemid สำหรับการใช้งาน พวกเขายังคงมีประสิทธิภาพแม้จะมีการทำงานของไตบกพร่องเมื่อ thiazides ไม่ส่งผลใด ๆ ต่อไตอีกต่อไป ลูปยาขับปัสสาวะทำงานในส่วนหนึ่งของไตคือ ห่วงของ Henleดังนั้นชื่อห่วงขับปัสสาวะ เนื่องจากการคายน้ำที่รุนแรงและรวดเร็วจึงเหมาะอย่างยิ่งสำหรับการลดความดันโลหิตให้มีค่าสูงมาก ตรงกันข้ามกับ thiazides พวกเขามักจะเต็มไปด้วยผลข้างเคียง ที่สำคัญที่สุดคือ ปัญหาการไหลเวียนโลหิต, ปวดหัว และความกระหาย นอกจากนี้ความสมดุลของเกลือในร่างกาย (= สมดุลของอิเล็กโทรไลต์) อาจทำให้สับสนได้มากกว่ายาขับปัสสาวะอื่น ๆ เนื่องจากการคายน้ำที่รุนแรงและเหนือสิ่งอื่นใดการขาดโพแทสเซียม (=hypokalemia) อาจเป็นอันตรายต่อหัวใจได้ในที่สุด
ตัวบล็อกเบต้า
เบต้าบล็อกเกอร์เป็นสิ่งที่ขาดไม่ได้โดยเฉพาะอย่างยิ่งในผู้ป่วยที่มีการสูบฉีดของหัวใจที่อ่อนแอ (= หัวใจล้มเหลว) หรือในผู้ป่วยที่มีอาการหัวใจวาย Beta blockers ได้รับชื่อจากตัวรับที่หัวใจ ตัวรับเป็นสิ่งที่เหมือนตัวแปลของเซลล์และอวัยวะ สารเมสเซนเจอร์เกาะติดอยู่และทำให้เกิดการเปลี่ยนแปลงที่กำหนดไว้ล่วงหน้า สิ่งที่เรียกว่าตัวรับเบต้าอยู่ที่หัวใจเหนือสิ่งอื่นใด พวกมันรับสัญญาณจากระบบประสาทของพืชของเราที่นี่เรียกว่าระบบประสาทซิมพาเทติก
จะทำงานในระหว่างการออกแรงและความเครียดและทำให้ร่างกายของเรามีประสิทธิภาพมากขึ้น จะเพิ่มอัตราการเต้นของหัวใจในหัวใจและทำให้เต้นเร็วขึ้น ขยายหลอดลมเพื่อให้เราหายใจได้ดีขึ้นและยับยั้งการเคลื่อนไหวของลำไส้เพื่อให้สามารถให้พลังงานได้มากที่สุดเท่าที่จะเป็นไปได้สำหรับประสิทธิภาพ
สัญญาณของระบบประสาทได้รับและแปลงโดยตัวรับ / ตัวแปลต่างๆ ความแตกต่างเกิดขึ้นระหว่างตัวรับอัลฟาและเบต้า (ชื่อภาษากรีกสำหรับตัวอักษร A และ B) ตัวรับอัลฟ่าตั้งอยู่บนหลอดเลือดและทำให้เกิดการตีบตันในขณะที่ตัวรับเบต้าส่วนใหญ่พบในปอดและหัวใจ ตัวบล็อกเบต้าป้องกันไม่ให้ระบบประสาทซิมพาเทติกทำงานโดยการปิดกั้นตัวรับเบต้าสำหรับเครื่องส่งสัญญาณ ผลที่ได้คือหัวใจที่เต้นเร็วน้อยลงและแรงขึ้น หากหัวใจเต้นช้าลงและแรงน้อยลงเลือดจะถูกสูบฉีดเข้าสู่ระบบหลอดเลือดน้อยลงและความดันโลหิตอาจลดลง
นอกจากผลที่เป็นประโยชน์ต่อความดันโลหิตสูงแล้ว beta blockers ยังมีประโยชน์อย่างมากในการลดการใช้ออกซิเจนของหัวใจด้วยการเต้นที่ช้าลงและมีพลังน้อยลงเนื่องจากการทำงานน้อยลงหมายถึงการใช้พลังงานน้อยลง สิ่งนี้เป็นประโยชน์ต่อผู้ป่วยที่เป็นโรคหลอดเลือดหัวใจ (= หลอดเลือดที่ส่งหัวใจและวางอยู่รอบ ๆ เหมือนพวงหรีด) เนื่องจากในผู้ป่วยเหล่านี้หลอดเลือดไม่สามารถขนส่งเลือดไปเลี้ยงกล้ามเนื้อหัวใจได้เพียงพออีกต่อไปเนื่องจากการกลายเป็นปูนและการไหลเวียนของเลือดไม่เพียงพอและไม่ ในที่สุดหัวใจวายก็เป็นผล ควรใช้ความระมัดระวังเป็นพิเศษในการบำบัดด้วย beta blockers สำหรับผู้ที่เป็นโรคหอบหืดหรือคนอื่น ๆ โรคปอดอุดกั้น เช่น COPD จำเป็น เนื่องจากตัวรับของหัวใจยังพบในตัวแปรที่คล้ายคลึงกันในปอดการกระตุ้นตัวรับไม่เพียง แต่มีผลต่อหัวใจเท่านั้น แต่ยังทำให้เกิดอาการหายใจถี่เนื่องจากทางเดินหายใจแคบลงเนื่องจากการอุดตันของตัวรับเบต้า
ในการพัฒนาต่อไปได้มีการพัฒนา beta blockers แบบเลือกมากขึ้นซึ่งในปริมาณที่ต่ำกว่าจะมีผลต่อหัวใจมากกว่าในปอดดังนั้นภาวะแทรกซ้อนนี้จึงมักไม่รวมอยู่ด้วย ตัวอย่างของสิ่งที่เรียกว่า cardioselective (คาร์ดิโอ = หัวใจ) ตัวบล็อกเบต้า คือ metoprolol และ atenolol นอกเหนือจากการโจมตีของโรคหอบหืดผลข้างเคียงที่สำคัญที่สุดของ beta blockers ทั้งหมดคือการเพิ่มขึ้นของน้ำหนักในช่วงเริ่มต้นของการรักษาความผิดปกติของความสามารถในเพศชายความดันโลหิตลดลงจนถึงการไหลเวียนโลหิตการเพิ่มขึ้นของระดับคอเลสเตอรอลและการเพิ่มความเสี่ยงของโรคเบาหวาน โรคเบาหวานหรือหัวใจที่เต้นช้าเกินไปอย่างถาวร (= bradycardia) จึงเป็นข้อห้าม (=ข้อห้าม) กับการใช้ beta blocker คุณมักจะจำตัวปิดกั้นเบต้าได้จากตอนจบ "-olol“ ในชื่อของสารออกฤทธิ์
คุณสามารถค้นหาข้อมูลเพิ่มเติมได้ที่: ตัวบล็อกเบต้า
สารยับยั้ง ACE
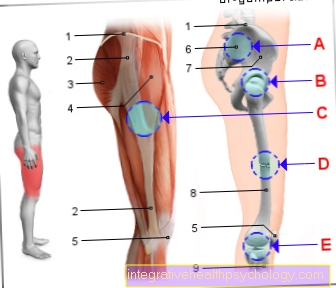
สารยับยั้ง ACE โจมตีกลไกที่แตกต่างไปจากเดิมอย่างสิ้นเชิงในร่างกาย สารยับยั้ง ACE ได้ชื่อมาจากเอนไซม์ที่ขัดขวางไม่ให้ทำงานคือเอนไซม์ AC (=Angiotensin แปลงเอนไซม์) เอนไซม์นี้ทำให้ร่างกายหลั่งสารที่ไปบีบรัดหลอดเลือดที่เรียกว่าแองจิโอเทนซินซึ่งแปลได้ว่าตัวปรับความตึงของหลอดเลือด" เนื่องจากสารยับยั้ง ACE ปิดกั้นเอนไซม์ AC นี้และทำให้มีการผลิตสารน้อยลงที่ทำให้หลอดเลือดหดตัวหลอดเลือดจึงยังคงกว้างและความดันโลหิตจะไม่สูงเกินไป
เนื่องจากผลกระทบขึ้นอยู่กับการทำงานของเอนไซม์ผลของสารยับยั้ง ACE จึงคาดเดาได้ยาก การบำบัดจึงควรเริ่มในขนาดต่ำและอยู่ภายใต้การดูแลของแพทย์ กิจกรรมของเอนไซม์จะสูงเป็นพิเศษเมื่อให้ยาขับปัสสาวะในเวลาเดียวกัน ที่นี่ผลของสารยับยั้ง ACE จะแข็งแกร่งมาก ดังนั้นควรเริ่มการบำบัดร่วมกับยาเหล่านี้อย่างระมัดระวัง นอกเหนือจากผลกระทบนี้ต่อหลอดเลือดแล้วสารยับยั้ง ACE ยังมีผลดีต่อภาวะหัวใจล้มเหลว ด้วยความอ่อนแอในการสูบฉีดของหัวใจนี้จะป้องกันกระบวนการเปลี่ยนแปลงที่ทำให้หัวใจขาดประสิทธิภาพมากขึ้นเรื่อย ๆ ภาวะแทรกซ้อนที่พบบ่อยของการบำบัดคืออาการไอแห้งและระคายเคืองซึ่งประมาณ 5-10% ของผู้ป่วยที่ได้รับการรักษาจะได้รับ
เนื่องจากปรากฏการณ์นี้ไม่ได้ จำกัด อยู่ที่สารออกฤทธิ์เดียวจากกลุ่มของสารยับยั้ง ACE การเปลี่ยนแปลงของสารออกฤทธิ์จึงไม่สมเหตุสมผล แต่จะมีการระบุการเปลี่ยนแปลงทั้งหมดเป็นยาลดความดันโลหิตประเภทอื่น มักจะเลือกการบำบัดด้วยความช่วยเหลือของ AT1 blocker ผื่นผิวหนังและอาการบวมที่เรียกว่าอาการบวมน้ำความผิดปกติของไตและความดันโลหิตลดลงอย่างรวดเร็วในระหว่างการรักษาด้วยสารยับยั้ง ACE
ไม่อนุญาตให้ใช้สารยับยั้ง ACE ในกรณีที่ไตถูกทำลายลิ้นหัวใจบกพร่องหรือในระหว่างตั้งครรภ์ ที่นี่คุณต้องเปลี่ยนไปใช้การเตรียมการอื่น ๆ ตัวแทนที่รู้จักกันดีที่สุดจากกลุ่มของสารยับยั้ง ACE ได้แก่ captopril ซึ่งเป็นสารดั้งเดิมของสารยับยั้ง ACE, enalapril ซึ่งเป็นสารเตรียมที่มีประสิทธิภาพและคงอยู่ได้นานขึ้น การเตรียมการที่ใหม่กว่ามีระยะเวลาในการออกฤทธิ์นานกว่าดังนั้นการให้ captopril สามครั้งต่อวันและการบริหาร enalapril สองครั้งจึงจำเป็นต้องใช้เพียงครั้งเดียวในแต่ละวัน ตัวแทนของสารยับยั้ง ACE สามารถรับรู้ได้ด้วยคำว่าสิ้นสุด "-pril“ ในตอนท้ายของชื่อสารออกฤทธิ์
อ่านเพิ่มเติมเกี่ยวกับหัวข้อนี้ได้ที่: สารยับยั้ง ACE
ตัวบล็อก AT1
ตัวบล็อก AT1 เช่นเดียวกับสารยับยั้ง ACE พวกมันจะโจมตีกลไกของแองจิโอเทนซินในร่างกาย แต่อยู่ในที่ต่างๆกัน สารยับยั้ง ACE ป้องกันการพัฒนาและการสร้างแองจิโอเทนซิน AT1 blockers ไม่ได้ป้องกันการพัฒนาของ angiotensin แต่เป็นการส่งสัญญาณ angiotensin ไปยังตัวรับสำหรับ angiotensin ผลที่ตามมาก็คือผลที่แท้จริงของตัวรับไม่ได้ถูกกระตุ้น ซึ่งหมายความว่าหลอดเลือดไม่สามารถแคบลงได้ แต่ยังคงกว้างมากเพื่อให้ความดันโลหิตต่ำลง AT1 blockers ก็เช่นกัน Sartans เรียกว่า พวกเขาออกสู่ตลาดตั้งแต่ปี 2539 และอยู่เคียงข้าง Ursubstans ยาโลซาร์แทน วันนี้มีสมาชิกเพิ่มเติมบางส่วนของกลุ่ม
ตัวแทนที่รู้จักกันดีของกลุ่มนี้คือ ยาโลซาร์แทน, valsartan, Candesartan หรือ Eprosartan. ความแตกต่างหลักของสารยับยั้ง ACE คือผลข้างเคียงแม้จะมีหลักการออกฤทธิ์ที่คล้ายคลึงกัน ตรงกันข้ามกับสารยับยั้ง ACE ซาร์ตันจะทำให้ไอแห้งน้อยลงมาก ทำให้เป็นทางเลือกที่ดีมากสำหรับผู้ป่วยที่มีอาการไอแห้ง การบำบัดเริ่มต้นด้วยปริมาณที่น้อยที่สุดจากนั้นจะเพิ่มขึ้นอย่างช้าๆจนถึงช่วงเป้าหมาย ในขณะที่ต้องให้ยาโลซาร์แทนวันละหลายครั้ง แต่ด้วยสารใหม่ ๆ เช่นแคนเดซาร์แทนปริมาณวันละครั้งก็เพียงพอแล้ว สาเหตุนี้คือระยะเวลาการออกฤทธิ์ในร่างกายนานขึ้นเนื่องจากสารต่างๆถูกย่อยสลายช้าลง ผลข้างเคียงส่วนใหญ่ของซาร์ตันคือ ปวดหัว, ความเมื่อยล้า และ เวียนหัว.
ตัวป้องกันช่องแคลเซียม

แคลเซียมแชนแนลบล็อกเกอร์ยังช่วยลดการตีบตันของหลอดเลือดในร่างกาย พวกเขามีชื่อในการทำงานของร่างกาย: แคลเซียมนำไปสู่การหดตัวในหลอดเลือด ที่นี่ก็มีโครงสร้างที่ตอบสนองต่อสารบางอย่างที่นำไปสู่การเปิดช่องซึ่งเป็นประตูสู่เซลล์ ช่องเปิดนี้ช่วยให้มั่นใจได้ว่าแคลเซียมสามารถไหลเข้าสู่เซลล์ได้ทำให้หลอดเลือดตีบ หากคุณปิดกั้นช่องที่แคลเซียมไหลผ่านสิ่งกระตุ้นนี้จะหายไปและหลอดเลือดยังคงกว้าง มีสารเคมีหลายชนิดในแคลเซียมแชนแนลบล็อกเกอร์ซึ่งทั้งหมดนี้ป้องกันการไหลเข้าของแคลเซียม
ตัวแทนหลักคือ
- nifedipine
หรือ - amlodipine
จากกลุ่มเคมีของไดไฮโดรไพริดีน ผลข้างเคียงของมันคือการเพิ่มขึ้นของชีพจรเร็วขึ้นและการกักเก็บน้ำในขาซึ่งเรียกว่าอาการบวมน้ำ
สารอื่น ๆ ของแคลเซียมแชนแนลบล็อกเกอร์ยังมีผลต่อสมดุลของแคลเซียมในหัวใจดังนั้นจึงเต้นช้าลงและใช้แรงน้อยลงจึงสามารถให้ออกซิเจนที่เพียงพอได้ง่ายขึ้น กลุ่มของแคลเซียมแชนแนลบล็อกเกอร์ซึ่งรวมถึงสารออกฤทธิ์ verapamil และ diltiazem จากกลุ่มทางเคมีของ phenylalkylamines และ benzothiazepines ใช้นอกเหนือจากการบำบัดความดันโลหิตสูงในผู้ป่วยโรคหลอดเลือดหัวใจหรือภาวะหัวใจเต้นผิดจังหวะ ผลข้างเคียงหลักของ nifedipine และ verapamil คือการเต้นของหัวใจช้าลง (= bradycardia: "brady" = ช้า) และภาวะหัวใจเต้นผิดจังหวะ ผลข้างเคียงที่พบบ่อยของแคลเซียมแชนแนลบล็อกเกอร์คือปวดศีรษะเวียนศีรษะและล้างหน้าร่วมกับความรู้สึกอบอุ่นและเช่นเดียวกับยาอื่น ๆ ส่วนใหญ่อาจเกิดอาการแพ้ได้
อ่านเพิ่มเติมเกี่ยวกับหัวข้อนี้ได้ที่: ตัวป้องกันช่องแคลเซียม
ยาสำรอง
นอกจากยาที่กล่าวมาข้างต้นแล้วยังมียาอื่น ๆ อีกสองสามตัวที่เป็นทางเลือกที่สองของการบำบัดความดันโลหิตสูง ทางเลือกที่สองเนื่องจากการศึกษาไม่ได้แสดงให้เห็นว่าการพยากรณ์โรคการรอดชีวิตดีขึ้น อย่างไรก็ตามช่วยลดความดันโลหิตสูง ตัวอย่างเช่นยาที่สำคัญคือโคลนิดีนซึ่งออกฤทธิ์โดยตรงกับระบบประสาทและป้องกันการทำงานของระบบประสาทที่กระตุ้น (= ระบบประสาทซิมพาเทติก) ซึ่งโดยปกติจะมีหน้าที่ทำให้เส้นเลือดคั่ง มักใช้บ่อยขึ้นในการบำบัดฉุกเฉินของภาวะความดันโลหิตสูง (= hypertonic Crisis) Alpha-methyldopa ใช้สำหรับความดันโลหิตสูงในระหว่างตั้งครรภ์ อ่านเพิ่มเติมเกี่ยวกับหัวข้อที่นี่: ลดความดันโลหิตระหว่างตั้งครรภ์
Minoxidil หรือ dihydralazine เป็นยาที่ขยายหลอดเลือดที่เล็กที่สุดโดยการผ่อนคลายกล้ามเนื้อในหลอดเลือดที่หดตัว อย่างไรก็ตามเนื่องจากพวกมันทำให้หัวใจเต้นเร็วขึ้นจึงควรให้ร่วมกับ beta blockers
กฎที่สำคัญในการลดความดันโลหิต ได้แก่
- ความดันโลหิตลดลงช้า
ร่างกายเคยชินกับความดันโลหิตสูงและความดันลดลงอย่างรวดเร็วเกินไปอาจหมายถึงปริมาณเนื้อเยื่อไม่เพียงพอและอาจเสียหายได้ ผลข้างเคียงหลักของการลดความดันโลหิตเร็วเกินไปคือปวดศีรษะอ่อนเพลียและเวียนศีรษะ เมื่อเลือกยาที่เหมาะสมต้องคำนึงถึงโรคร่วมด้วยเสมอ ตัวอย่างเช่นผู้ป่วยโรคหอบหืดจะต้องไม่ได้รับการรักษาด้วย beta blockers โดยไม่ต้องกังวลใจอีกต่อไปเนื่องจากสิ่งเหล่านี้ยังทำงานกับปอดและหลอดลมซึ่งมีขนาดแคบในผู้ป่วยโรคหอบหืดจะยิ่งตีบลงและทำให้หายใจลำบาก
ในช่วงเริ่มต้นของการรักษาคุณควรใช้ยาในปริมาณที่น้อยที่สุดเท่าที่จะทำได้และรักษาตารางการบำบัดให้ง่ายที่สุด ควรใช้การบำบัดแบบผสมผสานในกรณีที่ผลของการบำบัดแบบง่ายๆไม่เป็นที่น่าพอใจเท่านั้น การตรวจอย่างสม่ำเสมอมีความสำคัญและจำเป็นซึ่งผู้ที่ได้รับผลกระทบจะถูกถามถึงสภาพและผลข้างเคียงที่อาจเกิดขึ้น การควบคุมควรดำเนินการนอกการปฏิบัติ อุปกรณ์และโปรโตคอลการตรวจวัดที่บ้านเหมาะอย่างยิ่งสำหรับสิ่งนี้เพื่อบันทึกความดันโลหิตอย่างสม่ำเสมอ