ฮอร์โมนตับอ่อน
บทนำ
ฮอร์โมนตับอ่อนมีดังต่อไปนี้:
- อินซูลิน
- กลูคากอน
- Somatostatin (SIH)
การศึกษา
การศึกษา:
ฮอร์โมนของตับอ่อนผลิตในเซลล์ที่เรียกว่า Langerhans ซึ่งรู้จักกันสามประเภท:
- อัลฟ่า -,
- เบต้าและ
- เดลต้าเซลล์
ฮอร์โมนกลูคากอนผลิตในเซลล์อัลฟาอินซูลินในเบต้าเซลล์และโซมาโตสแตติน (SIH) ในเดลต้าเซลล์โดยฮอร์โมนทั้งสามชนิดนี้มีผลต่อการผลิตและการปลดปล่อยซึ่งกันและกัน เบต้าเซลล์สร้างขึ้นประมาณ 80% เซลล์อัลฟา 15% และเดลต้าเซลล์ที่เหลือ
ฮอร์โมนอินซูลินเป็นฮอร์โมนตับอ่อนเป็นโปรตีน (เปปไทด์) จากกรดอะมิโนทั้งหมด 51 ชนิดซึ่งแบ่งออกเป็นสายโซ่ A และ B อินซูลินเกิดจากโปรตีนตั้งต้นโปรอินซูลินหลังจากแยกกากโปรตีนออก (C-chain) ตัวรับของฮอร์โมนนี้ประกอบด้วยสี่หน่วยย่อย (เฮเทอโรเตตระเมอร์) และตั้งอยู่บนผิวเซลล์
นอกจากนี้เอนไซม์ย่อยอาหารที่สำคัญจะถูกสร้างขึ้นในตับอ่อนเพื่อเป็นสารตั้งต้นที่ไม่ใช้งาน มันคือทริปซิโนเจนซึ่งถูกเปลี่ยนเป็นทริปซินในลำไส้และมีบทบาทสำคัญในการย่อยโปรตีน
เรียนรู้เพิ่มเติมที่: ทริปซิน
ภาพประกอบของตับอ่อน
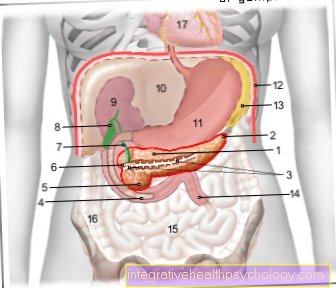
- ร่างกายของ
ตับอ่อน -
ตับอ่อนคอร์ปัส - หางของ
ตับอ่อน -
ตับอ่อน Cauda - ท่อตับอ่อน
(หลักสูตรบังคับคดีหลัก) -
ท่อตับอ่อน - ลำไส้เล็กส่วนต้น -
ลำไส้เล็กส่วนต้น, pars ด้อยกว่า - หัวหน้าตับอ่อน -
ตับอ่อน Caput - เพิ่มเติม
ท่อตับอ่อน -
ท่อตับอ่อน
accessorius - ท่อน้ำดีหลัก -
ท่อน้ำดีทั่วไป - ถุงน้ำดี - Vesica biliaris
- ไตขวา - Ren dexter
- ตับ - เฮปาร์
- กระเพาะอาหาร - บุคคลทั่วไป
- ไดอะแฟรม - กะบังลม
- ม้าม - จม
- เยจูนุม - Jejunum
- ลำไส้เล็ก -
ลำไส้ - ลำไส้ใหญ่ส่วนจากน้อยไปมาก -
ลำไส้ใหญ่จากน้อยไปมาก - เยื่อหุ้มหัวใจ - เยื่อหุ้มหัวใจ
คุณสามารถดูภาพรวมของภาพ Dr-Gumpert ทั้งหมดได้ที่: ภาพประกอบทางการแพทย์
ระเบียบข้อบังคับ
ฮอร์โมนของตับอ่อนส่วนใหญ่ได้รับการควบคุมด้วยความช่วยเหลือของน้ำตาลในเลือดและโปรตีนในอาหาร ระดับกรดไขมันมีบทบาทน้อยกว่าในการปล่อยฮอร์โมน
ระดับน้ำตาลในเลือดที่สูงจะส่งเสริมการปล่อยอินซูลินในขณะที่ระดับน้ำตาลที่ต่ำกว่าจะกระตุ้นการปล่อยกลูคากอน
ฮอร์โมนทั้งสองยังถูกกระตุ้นโดยผลิตภัณฑ์ย่อยสลายโปรตีน (กรดอะมิโน) และระบบประสาทของพืช ระบบประสาทซิมพาเทติกส่งเสริมการปลดปล่อยกลูคากอนผ่านทางนอเรดรีนาลีนในขณะที่ระบบประสาทกระซิกช่วยกระตุ้นการปล่อยอินซูลินผ่านอะซิทิลโคลีน กรดไขมันอิสระจากไขมันในร่างกายยับยั้งการหลั่งกลูคากอน แต่ส่งเสริมการปล่อยอินซูลิน
นอกจากนี้การปล่อยอินซูลินยังได้รับอิทธิพลจากฮอร์โมนอื่น ๆ ของระบบทางเดินอาหาร (เช่น secretin, GLP, GIP) เนื่องจากฮอร์โมนเหล่านี้ทำให้เบต้าเซลล์ไวต่อกลูโคสมากขึ้นและเพิ่มการปล่อยอินซูลิน
นอกจากนี้ยังมีการยับยั้งฮอร์โมนเช่น amylin หรือ pancreatostatin เพื่อควบคุมระดับกลูคากอนนอกจากนี้ยังมีสารอื่น ๆ ที่ส่งเสริมการปลดปล่อย (ฮอร์โมนระบบทางเดินอาหาร) หรือยับยั้ง (GABA)
ฮอร์โมนโซมาโตสแตตินจะถูกปล่อยออกมาเมื่อมีน้ำตาลโปรตีนและกรดไขมันเพิ่มขึ้นและยับยั้งการปล่อยอินซูลินและกลูคากอน นอกจากนี้ฮอร์โมนอื่น ๆ ยังบังคับให้หลั่งฮอร์โมนนี้ (VIP, secretin, cholecytokinin ฯลฯ )
ฟังก์ชัน
ฮอร์โมนในตับอ่อนมีผลต่อการเผาผลาญคาร์โบไฮเดรต (น้ำตาล) เป็นหลัก นอกจากนี้ยังมีส่วนร่วมในการควบคุมการเผาผลาญโปรตีนและไขมันรวมทั้งในกระบวนการทางกายภาพอื่น ๆ
อ่านเพิ่มเติม: หน้าที่ของตับอ่อน
ผลของอินซูลิน
ฮอร์โมนอินซูลินช่วยลดน้ำตาลในเลือดโดยการดูดซึมกลูโคสจากเลือดเข้าสู่เซลล์ (โดยเฉพาะเซลล์กล้ามเนื้อและไขมัน) ซึ่งน้ำตาลจะถูกย่อยสลาย (ไกลโคไลซิส).
ฮอร์โมนนี้ยังส่งเสริมการกักเก็บน้ำตาลในตับ (ไกลโคเจน). นอกจากนี้อินซูลินยังมีฤทธิ์ในการสร้างอะนาโบลิกซึ่งโดยทั่วไปหมายถึงการ“ สร้าง” การเผาผลาญของร่างกายและกระตุ้นการกักเก็บสารตั้งต้นของพลังงาน ตัวอย่างเช่นมันส่งเสริมการก่อตัวของไขมัน (การสร้างไขมัน) จึงมีผลต่อการสร้างไขมันและเพิ่มการกักเก็บโปรตีนโดยเฉพาะในกล้ามเนื้อ
นอกจากนี้อินซูลินยังทำหน้าที่สนับสนุนการเจริญเติบโต (การเติบโตของความยาวการแบ่งเซลล์) และมีผลต่อความสมดุลของโพแทสเซียม (การดูดซึมโพแทสเซียมเข้าสู่เซลล์โดยอินซูลิน) ผลสุดท้ายคือการเพิ่มความแข็งแรงของหัวใจผ่านฮอร์โมน
อ่านเพิ่มเติมเกี่ยวกับอินซูลินและการเลิกอินซูลิน
กลูคากอน

ทั่วไป
กล่าวง่ายๆคือกลูคากอนเป็น "ตัวต่อต้าน" ของอินซูลินที่จะไปเพิ่มระดับน้ำตาลในเลือด สามารถใช้ในการรักษาในกรณีที่น้ำตาลในเลือดต่ำรุนแรงและเป็นอันตรายถึงชีวิต (ภาวะน้ำตาลในเลือดต่ำ) บ่อยครั้งที่นิยมเรียกกลูคากอนว่า "ฮอร์โมนแห่งความหิว"
การศึกษาและการกระจาย
ฮอร์โมนเปปไทด์ผลิตโดยเซลล์ A ของเกาะเล็กเกาะน้อย Langerhans ในตับอ่อนและประกอบด้วยกรดอะมิโน 29 ชนิด
เมื่อระดับน้ำตาลในเลือดลดลง แต่เมื่อความเข้มข้นของกรดอะมิโนสูงขึ้นและกรดไขมันอิสระลดลงกลูคากอนจะถูกปล่อยเข้าสู่กระแสเลือด ฮอร์โมนระบบย่อยอาหารบางชนิดยังส่งเสริมการหลั่ง ในทางกลับกัน Somatostatin ยับยั้งการหลั่ง
ผลกระทบ
กลูคากอนมีจุดมุ่งหมายเพื่อระดมพลังงานสำรองในร่างกายของเรา ส่งเสริมการสลายไขมัน (lipolysis) การสลายโปรตีนการสลายไกลโคเจน (ไกลโคเจนในตับ) รวมทั้งการผลิตน้ำตาลจากกรดอะมิโน โดยรวมแล้วสิ่งนี้สามารถเพิ่มระดับน้ำตาลในเลือดได้ นอกจากนี้ยังมีการผลิตคีโตนมากขึ้นซึ่งสามารถใช้เป็นแหล่งพลังงานทดแทนได้เช่นระบบประสาทของเราในกรณีที่มีภาวะน้ำตาลในเลือดต่ำ
การขาดกลูคากอน
หากตับอ่อนได้รับความเสียหายอาจเกิดการขาดกลูคากอน อย่างไรก็ตามการขาดอินซูลินพร้อมกันนั้นอยู่เบื้องหน้ามากกว่า เนื่องจากการขาดกลูคากอนที่แยกได้โดยปกติไม่ได้นำไปสู่การรบกวนที่รุนแรงใด ๆ เนื่องจากร่างกายสามารถชดเชยภาวะนี้ได้อย่างง่ายดายตัวอย่างเช่นการปล่อยอินซูลินที่ลดลง
กลูแคนส่วนเกิน
ในกรณีที่หายากมากเนื้องอกเซลล์ A ของเกาะเล็กเกาะน้อยของเซลล์ Langerhans อาจทำให้ระดับกลูคากอนในเลือดสูงเกินไป
อินซูลิน

ทั่วไป
อินซูลินเป็นฮอร์โมนการเผาผลาญส่วนกลางในร่างกายของเรา ควบคุมการดูดซึมน้ำตาล (กลูโคส) ในเซลล์ร่างกายและยังมีส่วนสำคัญต่อโรคเบาหวานหรือที่รู้จักกันในชื่อ "เบาหวาน"
การศึกษาและการสังเคราะห์
ในเซลล์ B ของเกาะเล็กเกาะน้อยของ Langerhans ในตับอ่อนจะมีการสร้างฮอร์โมนอินซูลินที่มีกรดอะมิโนยาว 51 ชนิดซึ่งประกอบด้วยสายโซ่ A และ B
ในระหว่างการสังเคราะห์อินซูลินจะผ่านสารตั้งต้นที่ไม่ใช้งาน (พรีโพรอินสุลินโปรอินสุลิน) ตัวอย่างเช่น C-peptide ถูกแยกออกจาก proinsulin ซึ่งมีความสำคัญอย่างมากในการวินิจฉัยโรคเบาหวานในปัจจุบัน
การกระจาย
ระดับน้ำตาลในเลือดที่สูงขึ้นเป็นตัวกระตุ้นหลักในการปล่อยอินซูลิน ฮอร์โมนบางชนิดจากระบบทางเดินอาหารเช่นแกสทรินยังมีผลกระตุ้นการหลั่งอินซูลิน
ผลกระทบ
ก่อนอื่นอินซูลินจะกระตุ้นเซลล์ของเรา (โดยเฉพาะเซลล์กล้ามเนื้อและไขมัน) ให้ดูดซับน้ำตาลกลูโคสที่มีพลังงานสูงจากเลือดและทำให้ระดับน้ำตาลในเลือดลดลง นอกจากนี้ยังส่งเสริมการสร้างพลังงานสำรอง: ไกลโคเจนซึ่งเป็นรูปแบบการจัดเก็บของกลูโคสจะถูกเก็บไว้ในตับและกล้ามเนื้อมากขึ้น (การสังเคราะห์ไกลโคเจน) นอกจากนี้โพแทสเซียมและกรดอะมิโนจะถูกดูดซึมได้เร็วขึ้นในเซลล์กล้ามเนื้อและไขมัน
โรคเบาหวานและอินซูลิน
อินซูลินและเบาหวานมีความเชื่อมโยงกันอย่างใกล้ชิดในหลาย ๆ ด้าน! ในโรคเบาหวานทั้งชนิดที่ 1 และชนิดที่ 2 การขาดฮอร์โมนที่สำคัญจะอยู่เบื้องหน้า ในขณะที่ประเภท 1 มีลักษณะการทำลายเกาะเล็กเกาะน้อยที่สร้างอินซูลินของ Langerhans แต่ประเภทที่ 2 มีลักษณะความไวของเซลล์ในร่างกายต่ออินซูลินลดลง
ในช่วงไม่กี่ปีที่ผ่านมาอุบัติการณ์ของโรคเบาหวานประเภท 2 เพิ่มขึ้นอย่างมีนัยสำคัญ คาดว่าทุกคนที่ 13 ในเยอรมนีต้องทนทุกข์ทรมานจากโรคนี้ โรคอ้วนอาหารที่มีไขมันสูงและการขาดการออกกำลังกายมีส่วนสำคัญในการพัฒนา
ปัจจุบันอินซูลินของมนุษย์สามารถผลิตขึ้นเองและใช้ในการรักษาโรคเบาหวานได้ ด้วยวิธีนี้การลดระดับน้ำตาลในเลือดที่จำเป็นและการจัดหาพลังงานของเซลล์จึงสามารถรับประกันได้ ในการทำเช่นนี้ผู้ป่วยจะฉีดฮอร์โมนด้วยเข็มขนาดเล็ก ("ปากกาอินซูลิน" "ปากกาอินซูลิน") ใต้ผิวหนัง
โซมาโทสแตติน
ทั่วไป
Somatostatin เป็น "ตัวยับยั้ง" ของระบบฮอร์โมนของเรา นอกเหนือจากการยับยั้งการปล่อยฮอร์โมนจำนวนมาก (เช่นอินซูลิน) แล้วผู้เชี่ยวชาญยังสงสัยว่ามีบทบาทเป็นสารส่งสารในสมอง โดยเฉพาะอย่างยิ่งฮอร์โมนได้รับผลกระทบจากการเป็นตัวต่อต้านของฮอร์โมนการเจริญเติบโตโซมาโทโทรปิน
การศึกษาและการสังเคราะห์
Somatostatin สร้างขึ้นโดยเซลล์จำนวนมากในร่างกายของเรา เซลล์ D ของตับอ่อนเซลล์เฉพาะของกระเพาะอาหารและลำไส้เล็กและเซลล์ของไฮโปทาลามัสจะผลิตโซมาโตสแตติน ด้วยกรดอะมิโน 14 ชนิดเป็นเปปไทด์ที่มีขนาดเล็กมาก
การกระจาย
เช่นเดียวกับการปล่อยอินซูลินระดับน้ำตาลในเลือดที่สูงมีบทบาทสำคัญ แต่ยังมีโปรตอน (H +) ที่มีความเข้มข้นสูงในกระเพาะอาหารเช่นเดียวกับการเพิ่มความเข้มข้นของแกสทรินฮอร์โมนย่อยอาหารซึ่งส่งเสริมการปลดปล่อย
ผลกระทบ
ในที่สุดโซมาโตสแตตินสามารถเข้าใจได้ว่าเป็น "เบรกสากล" ชนิดหนึ่งในระบบฮอร์โมน ยับยั้งฮอร์โมนย่อยอาหารฮอร์โมนไทรอยด์กลูโคคอร์ติคอยด์และฮอร์โมนการเจริญเติบโต ซึ่งรวมถึงเช่น
- อินซูลิน
- กลูคากอน
- TSH
- คอร์ติซอล
- โซมาโทโทรปิน
- แกสตริน.
นอกจากนี้ Somatostatin ยังช่วยลดการผลิตน้ำย่อยและเอนไซม์ในตับอ่อน นอกจากนี้ยังยับยั้งการล้างกระเพาะอาหารและทำให้การย่อยอาหารลดลง
Somatostatin ในการบำบัด
Somatostatin ที่ผลิตขึ้นเองเรียกว่า octreotide สามารถใช้ในยาแผนปัจจุบันเพื่อรักษาภาพทางคลินิกบางอย่างได้ ด้วย acromegaly นั่นคือการเติบโตอย่างมากของจมูกหูคางมือและเท้าออคเทรโอไทด์สามารถประสบความสำเร็จได้













.jpg)