มะเร็งตับอ่อน
บันทึก
ข้อมูลทั้งหมดที่ให้ไว้ในที่นี้เป็นเพียงลักษณะทั่วไปเท่านั้นการบำบัดเนื้องอกจะอยู่ในมือของผู้เชี่ยวชาญด้านเนื้องอกวิทยา!
คำพ้องความหมาย
มะเร็งตับอ่อน (หรือคำที่แม่นยำกว่าในความหมายที่แคบกว่า: มะเร็งท่อน้ำดีของตับอ่อน), มะเร็งตับอ่อน, มะเร็งตับอ่อน, เนื้องอกในตับอ่อน
อังกฤษ: pancreatic carcinoma

คำนิยาม
เนื้องอกนี้ (ductal มะเร็งของต่อม ตับอ่อน) อยู่ไกล มะเร็งที่พบบ่อยที่สุดของตับอ่อน. มันเป็นของเนื้องอกมะเร็ง (เนื้องอก).
เนื้องอกที่อ่อนโยน (รวมถึงซีสตาดีโนมาในซีสตาดีโนมา) หรือรูปแบบของมะเร็งอื่น ๆ (ซิสตาดดีโนคาร์ซิโนมาจากเมือก, มะเร็งเซลล์อะซินาร์) เป็นของหายากมากและมีการกล่าวถึงเพื่อความสมบูรณ์ แต่จะไม่มีการกล่าวถึงในหัวข้อนี้
มะเร็งตับอ่อนส่วนใหญ่เกิดขึ้นที่บริเวณด้านหน้าส่วนหัวของตับอ่อนที่เรียกว่า (ดูลักษณะทางกายวิภาคของ ตับอ่อน (ตับอ่อน)).
ระบาดวิทยา / ความถี่
ในประเทศอุตสาหกรรมตะวันตกป่วยโดยเฉลี่ย 10 ใน 100,000 ผู้อยู่อาศัยต่อปี พบได้บ่อยในสหรัฐอเมริกามากกว่าในเยอรมนีสวิตเซอร์แลนด์หรืออิตาลี
คนป่วยมักมีอายุระหว่าง 65 ถึง 85 ปี เกิดขึ้นน้อยมากก่อนอายุ 40 ปี
ผู้ชายป่วยบ่อยกว่าผู้หญิง
สาเหตุ
สาเหตุที่แท้จริงของ มะเร็งตับอ่อน ไม่เป็นที่รู้จัก อย่างไรก็ตามปัจจัยเสี่ยงหลายประการสามารถพิสูจน์ได้ในบริบทของการศึกษาทางสังคม (ระบาดวิทยา) อย่างกว้างขวาง
ซึ่งรวมถึง:
- การอักเสบของตับอ่อนเป็นเวลานาน (ตับอ่อนอักเสบเรื้อรัง)
- การสูบบุหรี่
- การเสพสุรา / โรคพิษสุราเรื้อรัง
- เช่นเดียวกับอาหารที่อุดมไปด้วยไขมันและโปรตีน
นอกจากนี้ยังมีโรคทางพันธุกรรมหลายอย่างที่เกี่ยวข้องกับมะเร็งตับอ่อน (เช่น Peutz - Jeghers syndrome, ตับอ่อนอักเสบจากกรรมพันธุ์และมะเร็งตับอ่อนในครอบครัว)
คล้ายกับเนื้องอกอื่น ๆ ของ ระบบทางเดินอาหาร การพัฒนา (การเกิดโรค) บนพื้นฐานของขั้นตอนเบื้องต้นได้รับการวิจัยอย่างดี หลังจากความเสียหายก่อนหน้านี้การเติบโตใหม่ที่ไม่เติบโตในลักษณะแทนที่เริ่มเกิดขึ้น สิ่งเหล่านี้จะสูญเสียความคล้ายคลึงกับเนื้อเยื่อเดิมมากขึ้นเรื่อย ๆ และเริ่มเติบโตเป็นอวัยวะทั้งหมดหรือแม้กระทั่งข้ามพรมแดนของอวัยวะ การพัฒนาเนื้องอกมะเร็งตั้งแต่ระยะเริ่มแรกผ่านรูปแบบที่อ่อนโยนไปจนถึงเนื้องอกที่แพร่กระจายอย่างทำลายล้างเรียกว่าลำดับของมะเร็งต่อมอะดีโนมา
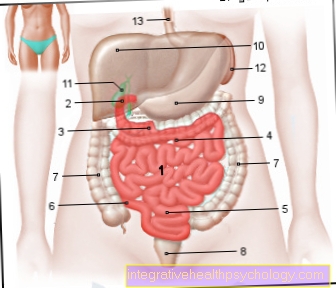
ภาพประกอบมะเร็งตับอ่อน
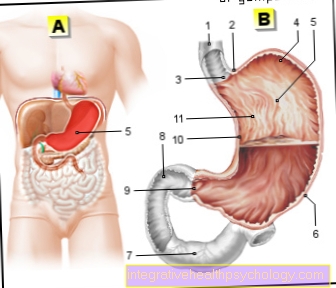
มะเร็งตับอ่อน -
(มะเร็งตับอ่อน)
- ตับ - hepar
- ตับอ่อน - ตับอ่อน
- ท่อน้ำดีหลัก -
ท่อน้ำดีทั่วไป - หัวหน้าตับอ่อน -
ตับอ่อน Caput - เนื้องอกในตับอ่อน (มะเร็ง)
มะเร็งท่อน้ำดี - ร่างกายของ
ตับอ่อน -
ตับอ่อนคอร์ปัส - ท่อตับอ่อน
(หลักสูตรบังคับคดีหลัก) -
ท่อตับอ่อน - หางของ
ตับอ่อน -
ตับอ่อน Cauda - ม้าม - จม
- กระเพาะอาหาร - แขก
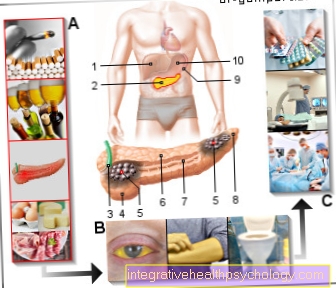
ปัจจัยเสี่ยง:
A. - ตับอ่อนอักเสบเรื้อรัง -
การสูบบุหรี่ -
โรคพิษสุราเรื้อรัง - ไขมันมาก
และอาหารที่มีโปรตีนสูง
สัญญาณ / อาการ:
B - เยื่อบุตาขาวเหลือง -
ผิวเหลือง -
การลดอุจจาระ -
ปัสสาวะสีเข้ม -
ปวดท้องส่วนบน
บำบัด:
C - การทำงาน (ล่วงหน้า
MRI อัลตราซาวนด์) -
รังสีบำบัด
(ร่วมกับเคมีบำบัด) -
ยาเคมีบำบัด
(ยาเสพติด cytostatics)
คุณสามารถดูภาพรวมของภาพ Dr-Gumpert ทั้งหมดได้ที่: ภาพประกอบทางการแพทย์
สัญญาณของมะเร็งตับอ่อน
สัญญาณหรืออาการของมะเร็งตับอ่อนเป็นเรื่องยากที่จะระบุ
อาการจะเกิดขึ้นในมะเร็งตับอ่อนระยะลุกลามเท่านั้น
ผู้ป่วยส่วนใหญ่ไม่มีอาการเมื่อเริ่มมีอาการของโรค ในกรณีนี้โรคนี้เป็นเพียงการผ่าน การตรวจสุขภาพตามปกติ (ล้ำเสียง ฯลฯ )
ที่ การมีส่วนร่วมของเนื้องอกขั้นสูง ในตับอ่อนเนื้องอกจะเริ่มบีบอัดท่อของตับอ่อนส่งผลให้เกิด การรบกวนของการระบายของเหลวของน้ำดี สามารถเข้าสังคมได้ ซึ่งมักจะส่งผลให้ไฟล์ ผิวเหลือง และ เยื่อบุลูกตา ผู้ป่วยที่ได้รับผลกระทบและมักจะทำให้พวกเขาไปพบแพทย์
นอกจากนี้เนื่องจากความผิดปกติของการระบายน้ำของตับอ่อนจึงมักเกิดขึ้น ลดอุจจาระ และหนึ่ง ปัสสาวะมีสีเข้ม. ในบางกรณีอาจเรียกได้ว่า อุจจาระไขมัน มา.
การรวมกันของอาการทั้งสองแสดงให้เห็นว่ามีปัญหาเกี่ยวกับการระบายน้ำในตับอ่อนแม้ว่าจะไม่สามารถพิสูจน์ได้ เนื่องจากความผิดปกติของการระบายน้ำในตับอ่อนยังเกิดจาก หิน และ แผลอักเสบ มะเร็งตับอ่อนไม่จำเป็นต้องอยู่เบื้องหลังอาการเสมอไป
บางครั้งผู้ป่วยยังรายงานอาการปวดท้องแบบรัดเข็มขัดด้วยเช่นกัน การอักเสบของตับอ่อน สามารถใช้ได้.
สิ่งสำคัญคือต้องแยกความแตกต่างระหว่างการอักเสบและการมีส่วนร่วมของเนื้องอกในอวัยวะนี้
ผู้ป่วยบางรายให้เพียงครั้งเดียว ปวดหลัง กับกระเพาะอาหารที่ปราศจากอาการ บ่อยครั้งที่อาการปวดหลังไม่ได้บ่งบอกถึงโรคร้ายของตับอ่อนซึ่งอาจทำให้การวินิจฉัยช้าลงไปอีก
ตั้งแต่ ตับอ่อน สำหรับพวกเขาด้วย การผลิตอินซูลิน มีความรับผิดชอบการโจมตีของเนื้องอกสามารถนำไปสู่การลดปริมาณอินซูลินที่สำคัญซึ่งมีผลทำให้ น้ำตาลในเลือด เพิ่มขึ้นอย่างรวดเร็วและสามารถวัดได้อย่างชัดเจน ในผู้ป่วยที่เริ่มไม่มี โรคเบาหวาน เป็นที่ทราบกันดีและผู้ที่ต้องทนทุกข์ทรมานจากระดับน้ำตาลในเลือดขณะอดอาหาร 400 มก. / ดลและอื่น ๆ ควรพิจารณาโรคของตับอ่อนเสมอ
ความเป็นไปได้จะเพิ่มขึ้นบ้างหากผู้ที่ได้รับผลกระทบเป็นผู้ป่วยอายุน้อย โรคเบาหวานในผู้ใหญ่ สามารถยกเว้นได้
อาการ
ของ มะเร็งตับอ่อน ทำให้รู้สึกไม่สบายเฉพาะในระยะลุกลาม เขาทำให้ตัวเองผ่านความเจ็บปวด ดีซ่าน (ดีซ่าน) ซึ่งสามารถตรวจสอบย้อนกลับไปถึงการตีบของท่อน้ำดี (ductus choledochus): เอนไซม์ตับอ่อนจะถูกปล่อยลงในลำไส้เล็ก (ลำไส้เล็กส่วนต้น) เพื่อย่อยอาหาร ระหว่างทางจาก ถุงน้ำดี และ ตับ ผ่าน หัวตับอ่อน ท่อนี้ถูกบีบอัดจากภายนอกโดยการเติบโตของเนื้องอกและในที่สุดก็บีบอัดจนหมด น้ำดีที่ก่อตัวขึ้นไม่สามารถระบายออกไปได้อีกต่อไปมันจะสำรองไว้ในถุงน้ำดีและตับและผ่านเข้าสู่เลือดที่นั่น ผิวสีขาวของดวงตา (ตาขาว) เปลี่ยนเป็นสีเหลือง
หากไม่ได้รับการรักษาตามเวลาสิ่งนี้จะนำไปสู่สิ่งที่เรียกว่ากลไก ดีซ่าน (ดีซ่าน) (เนื่องจากความแออัดของท่อน้ำดี) ไปสู่ความเสียหายที่รุนแรงต่อตับจนไม่สามารถทำหน้าที่เผาผลาญอาหารได้อีกต่อไป (ตับไม่เพียงพอ).
ภาพประกอบของตับอ่อน
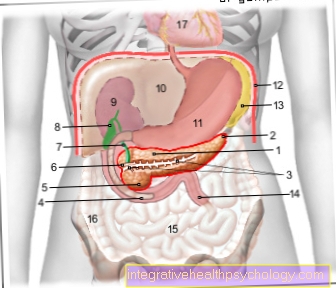
- ร่างกายของ
ตับอ่อน -
ตับอ่อนคอร์ปัส - หางของ
ตับอ่อน -
ตับอ่อน Cauda - ท่อตับอ่อน
(หลักสูตรบังคับคดีหลัก) -
ท่อตับอ่อน - ลำไส้เล็กส่วนต้น -
ลำไส้เล็กส่วนต้น, พาร์ที่ด้อยกว่า - หัวหน้าตับอ่อน -
ตับอ่อน Caput - เพิ่มเติม
ท่อตับอ่อน -
ท่อตับอ่อน
accessorius - ท่อน้ำดีหลัก -
ท่อน้ำดีทั่วไป - ถุงน้ำดี - Vesica biliaris
- ไตขวา - Ren dexter
- ตับ - hepar
- กระเพาะอาหาร - แขก
- ไดอะแฟรม - กะบังลม
- ม้าม - จม
- เยจูนุม - jejunum
- ลำไส้เล็ก -
ภาวะลำไส้ - ลำไส้ใหญ่ส่วนจากน้อยไปมาก -
ลำไส้ใหญ่จากน้อยไปมาก - เยื่อหุ้มหัวใจ - เยื่อหุ้มหัวใจ
คุณสามารถดูภาพรวมของภาพ Dr-Gumpert ทั้งหมดได้ที่: ภาพประกอบทางการแพทย์
อาการอื่น ๆ (ปวดท้องส่วนบนและหลัง)
ปวดท้องส่วนบน
อาการที่พบบ่อยอื่น ๆ ได้แก่ น่าเบื่อ ปวดท้องส่วนบนที่สามารถแผ่ออกไปด้านหลังและทำให้น้ำหนักลดลง สิ่งนี้เกิดจากการรบกวนในการใช้อาหาร (maldigestion): นอกจากท่อน้ำดีแล้วท่อตับอ่อน (ductus pancreaticus) ซึ่งทำงานอยู่ภายในต่อมสามารถบีบอัดได้เพื่อให้ท่อตับอ่อนที่จำเป็นในการสลายอาหารซึ่งเกิดจากตับอ่อนและปล่อยออกสู่ท่อตับอ่อน เอนไซม์ไม่สามารถไปถึงเป้าหมายในลำไส้เล็กได้อีกต่อไป อาการนี้เกี่ยวข้องกับการอักเสบของตับอ่อนจึงเรียกอีกอย่างว่าทุติยภูมิ ตับอ่อนอักเสบอุดกั้น (เช่นการอักเสบของตับอ่อนที่เกิดขึ้น) บางครั้งยังมีการอักเสบที่เจ็บปวด แต่ไม่เป็นอันตรายของหลอดเลือดดำที่ขาผิวเผิน (เรียกว่า thrombophlebitis) บน.
ปวดหลัง
ผู้ป่วยมะเร็งตับอ่อนจำนวนมากต้องทนทุกข์ทรมานจากโรคนี้ ปวดหลัง.
อย่างไรก็ตามการกลับกันของประโยคนี้แทบจะไม่สามารถใช้ได้ มากกว่าทุกวินาทีที่มีอาการปวดหลังตลอดชีวิต ทำให้ภาพทางคลินิกนี้เป็นภาพที่พบได้บ่อยที่สุด สาเหตุมักเกิดจากความตึงเครียดในกล้ามเนื้อหรือความผิดปกติของกระดูกสันหลัง เนื่องจากอาการปวดหลังเป็นเรื่องปกติแพทย์จึงไม่ค่อยเชื่อมโยงกับมะเร็งตับอ่อน เป็นอาการที่ไม่เฉพาะเจาะจงมาก ใครก็ตามที่ไปหาหมอด้วยอาการปวดหลังไม่ควรกลัวการวินิจฉัยโรคมะเร็ง อาการปวดหลังมักหายไปตามกาลเวลาหรือด้วยการให้ยาบรรเทาอาการปวดเช่น diclofenac.
สาเหตุของอาการปวดหลังที่เกี่ยวกับมะเร็งตับอ่อนน่าจะมาจาก การระคายเคือง จากรอบ ๆ รบกวน. ไม่ใช่เรื่องแปลกที่โรคเนื้องอกจะควบคู่ไปกับการอักเสบของเนื้อเยื่อรอบ ๆ เนื่องจากโดยเฉพาะส่วนหางของตับอ่อนอยู่ด้านหลังของช่องท้องมากจึงอาจทำให้เกิดอาการปวดหลังได้
จุลกายวิภาคศาสตร์เนื้อเยื่อ
เนื้องอกของตับอ่อนเกิดขึ้นในเยื่อบุผิวของท่อเช่นเซลล์ผิวของท่อตับอ่อน (ดูลักษณะทางกายวิภาค) เนื้องอกก่อตัวเป็นโครงสร้างต่อมที่สามารถสร้างเมือกและแพร่กระจายไปทั่วอวัยวะได้
เนื่องจากตับอ่อนไม่ได้ถูกล้อมรอบด้วยแคปซูลเนื้อเยื่อเกี่ยวพันที่ป้องกันจึงเติบโตอย่างรวดเร็วเกินกว่าตับอ่อนและส่งผลกระทบต่อโครงสร้างโดยรอบ สิ่งนี้อธิบายถึงการพยากรณ์โรคที่แย่มากสำหรับมะเร็งตับอ่อน (ดูด้านล่าง) ความเสี่ยงของการตั้งถิ่นฐาน (การแพร่กระจาย) ที่ส่งผ่านกระแสเลือดไปยังอวัยวะอื่น ๆ มีสูงเนื่องจากเนื้องอกมีแนวโน้มที่จะเติบโตเป็นหลอดเลือด
การตั้งถิ่นฐานใหม่เป็นเรื่องปกติโดยเฉพาะใน
- ตับ (65%)
- ปอด (25%)
- และในโครงกระดูก (10%)
การค้นหา.
การวินิจฉัยมะเร็งตับอ่อน
หากสงสัยว่ามีอาการตามที่อธิบายไว้ตัวอย่างเนื้อเยื่อจะถูกนำมาจากตับอ่อน (การสำลักเข็มละเอียด) ลักษณะที่ผิดปกติของเซลล์เนื้องอกทำให้สามารถระบุได้อย่างชัดเจนภายใต้กล้องจุลทรรศน์ (การวินิจฉัยทางจุลพยาธิวิทยา) ต้องใช้ความระมัดระวังเป็นพิเศษในการเก็บตัวอย่างเนื่องจากมีความเสี่ยงที่เนื้อเยื่อไม่ได้มาจากเนื้องอก แต่บังเอิญมาจากบริเวณรอบ ๆ "เฉพาะ" ส่วนที่อักเสบของอวัยวะ อย่างไรก็ตามโดยพื้นฐานแล้วหลักสูตรปลอดอาการที่ยาวนานไม่ใช่การตรวจจับที่ผิดพลาดมีหน้าที่ในการวินิจฉัยมะเร็งตับอ่อนในระยะปลาย
ตัวเลือกการวินิจฉัยอื่น ๆ ได้แก่ :
- การตรวจอัลตราซาวนด์ (sonography)
- เอกซเรย์คอมพิวเตอร์ CT
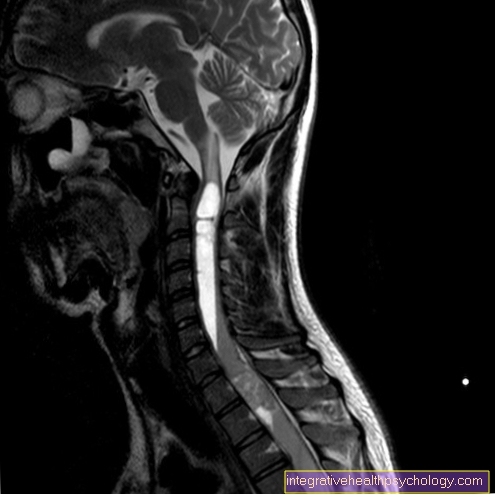
- MRI, การถ่ายภาพด้วยคลื่นสนามแม่เหล็ก
- เครื่องหมายเนื้องอก
โปรตีนที่ผลิตโดยเนื้องอกสามารถตรวจพบได้ในเลือด (ที่เรียกว่าตัวบ่งชี้มะเร็งซึ่งค่อนข้างเฉพาะเจาะจงสำหรับเนื้องอกบางชนิด: ที่ใช้โดยเฉพาะในมะเร็งตับอ่อนเรียกว่า CEA และ CA 19-9 การค้นหาเครื่องหมายใหม่สำหรับเนื้องอกชนิดต่างๆเป็นเรื่องของการวิจัยในปัจจุบัน)
การเปลี่ยนแปลงจำนวนเม็ดเลือดในมะเร็งตับอ่อน
นอกเหนือจากการตรวจร่างกายและอัลตราซาวนด์และการตรวจ CT แล้วการวินิจฉัยมะเร็งตับอ่อนยังรวมถึงการตรวจเลือดด้วย
แม้ว่าจะไม่มีค่าเฉพาะที่เปลี่ยนแปลงเฉพาะในเลือดในกรณีของมะเร็งตับอ่อน แต่ก็มีค่าเลือดบางค่าที่สามารถบ่งบอกถึงโรคร้ายได้
ที่จะกล่าวถึง
- ระดับน้ำตาลในเลือดสูงด้วยโรคเบาหวานที่ไม่ได้อธิบายไว้ข้างต้น
- ค่าการอักเสบสูง (ค่า CRP, เม็ดเลือดขาว)
- เช่นเดียวกับเอนไซม์ตับอ่อนที่สูงขึ้น (เช่นไลเปส)
อ่านเพิ่มเติมในหัวข้อ: ไลเปสเพิ่มขึ้นและไลเปสในเลือด - พูดว่าอย่างไร?
ความผิดปกติของการใช้ธาตุเหล็กที่มีค่าเหล็กต่ำซึ่งเกี่ยวข้องกับค่าฮีโมโกลบินที่ลดลงในเลือดยังสามารถบ่งบอกถึงโรคโลหิตจางที่เกี่ยวข้องกับเนื้องอก
พยากรณ์
การพยากรณ์โรคแย่มาก โดยการวินิจฉัยช้า (โดยปกติเนื้องอกจะอยู่แล้วไม่กี่เซนติเมตร) เท่านั้น ใช้งานได้ 10 ถึง 15%. มีผู้ป่วยเพียงไม่กี่คนที่รอดชีวิตได้นานกว่า 5 ปี
มะเร็งตับอ่อนพูดได้ ไม่ดีต่อเคมีบำบัด บน. นี่คือสาเหตุที่อัตราการตายสูงโดยมีอุบัติการณ์ของโรคค่อนข้างต่ำ (ประมาณ 3% ของมะเร็งทั้งหมด) เนื้องอกนี้พบมากเป็นอันดับ 5 ของการเสียชีวิตด้วยโรคมะเร็งทั้งหมด
โอกาสรอด
โดยทั่วไปแล้วน่าเสียดายที่อาจกล่าวได้ว่าโอกาสในการรอดชีวิตของมะเร็งตับอ่อน (มะเร็งตับอ่อน) ไม่ว่าจะเป็นชนิดใดและการแพร่กระจาย แย่มาก เป็น
เหตุผลหนึ่งคือไฟล์ ตำแหน่งทางกายวิภาค ของ ตับอ่อนแสดงการเติบโตของเนื้องอกในเกือบทั้งหมด อวัยวะในช่องท้องส่วนบน และในทางกลับกันการวินิจฉัยมักเกิดขึ้นช้ามาก อาการจะเกิดขึ้นในระยะลุกลามเท่านั้นและการตรวจป้องกันมะเร็งตับอ่อนไม่ใช่มาตรฐานในเยอรมนี ดังนั้นจึงรับรู้โรคได้ช้า วิธีการที่เลือกใช้ในการวินิจฉัยมะเร็งตับอ่อนคือ ล้ำเสียง ของช่องท้องส่วนบนและหากสงสัยว่า การตรวจชิ้นเนื้อ (ตัวอย่างเนื้อเยื่อ) ด้วยการค้นพบทางพยาธิวิทยา
การรักษาโรคมะเร็งตับอ่อนมีเพียงวิธีเดียวเท่านั้น การผ่าตัดออก. อย่างไรก็ตามสิ่งนี้จะเกิดขึ้นอย่างสมบูรณ์ก็ต่อเมื่อเนื้องอกแพร่กระจายเพียงเล็กน้อยเท่านั้น
โดยรวมแล้วเป็นเพียงรอบ ๆ 20 % เนื้องอกสามารถผ่าตัดได้อย่างสมบูรณ์ แม้ว่าจะมีการแทรกแซงดังกล่าวแล้วความเป็นไปได้ของผู้ป่วยก็มีมากขึ้น 5 ปี เพื่อความอยู่รอดเท่านั้น 10 %. ในผู้ป่วยมะเร็งตับอ่อนที่ยังไม่สามารถผ่าตัดได้ความน่าจะเป็นอยู่ด้านล่าง 1 %.
บ่อยครั้งที่พวกเขาตายหลังจากนั้นประมาณ 10 เดือน อันเป็นผลมาจากโรคมะเร็ง จำนวนนี้แตกต่างกันเล็กน้อยระหว่างผู้ป่วยแต่ละรายขึ้นอยู่กับความเป็นอยู่โดยรวมและการตอบสนองต่อเคมีบำบัดและรังสีบำบัด
โดยรวมแล้วมะเร็งตับอ่อนเป็นมะเร็งชนิดหนึ่งที่มีการพยากรณ์โรคที่เลวร้ายที่สุด
เวทีเทอร์มินัล
เนื่องจากการวินิจฉัยมักจะล่าช้ามากโรคมักจะดำเนินไปอย่างรวดเร็วโดยมีและไม่มีการรักษา
แม้ว่าจะมีวิธีการลดความก้าวหน้าของการเติบโตของเนื้องอก แต่ก็มักจะเป็นเช่นนี้ ไม่มีทางรักษา ประสบความสำเร็จมากขึ้น ก่อนอื่นจะพยายามระบายไฟล์ กรดน้ำดี ฟื้นฟู โดยปกติจะทำได้โดยการใส่ไฟล์ ขดลวด เข้าไปในท่อตับอ่อน
นอกจากนี้ยังเป็นไปได้ที่จะพยายามเอาส่วนของตับอ่อนที่ได้รับผลกระทบจากเนื้องอกออกซึ่งบางครั้งอาจมีการผ่าตัดที่ซับซ้อนมาก นอกจากนี้ยังมี มาตรการทางเคมีบำบัด สามารถใช้ได้.
การรักษาด้วย
โดยพื้นฐานแล้วมีตัวเลือกการรักษาที่แตกต่างกันสามแบบสำหรับการรักษามะเร็งตับอ่อน:
- ศัลยกรรม
- รังสีบำบัด
- ยาเคมีบำบัด
การรักษาทำได้เพียงทางเลือกเดียวหรือทำร่วมกัน การเลือกการบำบัดขึ้นอยู่กับปัจจัยต่างๆ ซึ่งรวมถึงตัวอย่างเช่นอายุและเพศของผู้ป่วย แต่ยังรวมถึงความสามารถในการทำงานของเนื้องอกและการลุกลามของโรค การรักษาขั้นสุดท้ายของเนื้องอกมักถูกกำหนดโดยแพทย์จากหลายสาขาในระหว่างการประชุมเนื้องอกที่เรียกว่า มีส่วนเกี่ยวข้องกับแพทย์อายุรแพทย์ศัลยแพทย์พยาธิแพทย์วิสัญญีแพทย์ ฯลฯ
วิธีการทางเลือกในการรักษามะเร็งตับอ่อนคือการผ่าตัด เป็นทางเลือกเดียวในการรักษาเพื่อกำจัดเนื้องอกให้หมดไป ล่วงหน้าควรบันทึกขอบเขตของเนื้องอกโดยใช้วิธีการถ่ายภาพต่างๆ (เช่น MRI อัลตราซาวนด์ ฯลฯ )
นอกจากนี้แพทย์ควรชี้แจงการมีส่วนร่วมของต่อมน้ำเหลืองและการแพร่กระจายที่อยู่ห่างไกลออกไป ทั้งหมดนี้เป็นสิ่งสำคัญที่จะสามารถประเมินการทำงานของมะเร็งได้
โดยหลักการแล้วสิ่งต่อไปนี้ใช้กับโรคเนื้องอกทั้งหมด: ยิ่งการแพร่กระจายลดลงโอกาสในการรักษาก็จะดีขึ้น แต่จะเกิดอะไรขึ้นระหว่างการผ่าตัด ประเภทของการแทรกแซงขึ้นอยู่กับตำแหน่งของเนื้องอก ถ้ามันอยู่ในส่วนหางของตับอ่อนให้เอาเฉพาะส่วนนี้ออกหรือถ้าขอบเขตไม่ชัดเจนก็ต่อมทั้งหมด โดยปกติจะต้องเอาม้ามออกด้วย
จุดมุ่งหมายของการผ่าตัดคือการเอาเนื้องอกออกให้หมดที่สุด ในการทำเช่นนี้ต้องตัดส่วนหนึ่งของเนื้อเยื่อที่แข็งแรงโดยรอบออกไปด้วย ด้วยวิธีนี้เราจึงพยายามป้องกันไม่ให้เซลล์มะเร็งแต่ละเซลล์ที่อาจแตกออกจากเนื้องอกได้รับการผ่าตัดใหม่ บ่อยครั้งทันทีหลังการกำจัดเส้นขอบของเนื้องอกจะถูกตรวจสอบภายใต้กล้องจุลทรรศน์แบบใช้แสงเพื่อตรวจสอบว่าขอบของการผ่าตัดไม่มีเนื้องอกหรือไม่ ในกรณีนี้เราพูดถึงการผ่าตัด R0
อย่างไรก็ตามบ่อยครั้งที่มะเร็งตับอ่อนจะอยู่ในบริเวณส่วนหัวของอวัยวะ สิ่งนี้อยู่ตรงลำไส้เล็กส่วนต้นและกระเพาะอาหาร ในกรณีนี้จะใช้สิ่งที่เรียกว่าการผ่าตัด Whipple ซึ่งซับซ้อนกว่าการผ่าตัดส่วนหางของตับอ่อน
Whipple เกี่ยวข้องกับการถอดส่วนหัวของตับอ่อนหรือตับอ่อนทั้งหมดลำไส้เล็กส่วนต้นท่อน้ำดีที่มีถุงน้ำดีต่อมน้ำเหลืองรอบ ๆ และส่วนต่างๆของกระเพาะอาหาร สิ่งนี้จำเป็นเนื่องจากตับอ่อนอยู่ใกล้กับอวัยวะเหล่านี้จึงมีความเสี่ยงที่เนื้องอกจะแพร่กระจาย
หวังว่าขั้นตอนที่ครอบคลุมนี้จะช่วยขจัดเซลล์เนื้องอกทั้งหมดได้อย่างสมบูรณ์ เนื่องจากการเชื่อมต่อระหว่างกระเพาะอาหารและลำไส้เล็กขาดหายไปหลังจากการกำจัดลำไส้เล็กส่วนต้นจึงต้องผ่าตัดสร้างทางเดินอาหารใหม่ ในการทำเช่นนี้วงของลำไส้เล็กจะถูกเย็บเข้ากับกระเพาะอาหารและขึ้นอยู่กับขอบเขตของการผ่าตัดจะมีการเชื่อมต่อระหว่างเต้าเสียบของตับอ่อนกับระบบทางเดินน้ำดี เพื่อให้แน่ใจว่าการย่อยอาหารของผู้ป่วยทำงานได้ดีพอสมควรหลังการผ่าตัด
บ่อยครั้งที่ผู้ป่วยพบว่าการย่อยยากหลังการผ่าตัดวิปเปิล ดังนั้นควรรับประทานอาหารและลดขนาดของชิ้นส่วนลง
หากตับอ่อนถูกกำจัดออกไปหมดแล้วต้องเปลี่ยนฮอร์โมนเช่นอินซูลินด้วยยาด้วย
หากไม่สามารถเอาเนื้องอกออกทั้งหมดได้ในระหว่างการผ่าตัดจะต้องลดขนาดลงก่อนหรือหลังการผ่าตัดโดยใช้รังสีและเคมีบำบัด ในกรณีนี้เราพูดถึงการบำบัดแบบนีโอหรือแบบเสริม
สาขาหลักที่สองของการบำบัดมะเร็งตับอ่อนนอกเหนือจากการผ่าตัดคือเคมีบำบัดเคมีบำบัดคือการรักษาเนื้องอกโดยใช้ยาที่ยับยั้งการเจริญเติบโตของเซลล์ ยาเหล่านี้เรียกว่า cytostatics พวกมันทำงานได้ดีโดยเฉพาะกับเซลล์ที่เติบโตอย่างรวดเร็วและแบ่งตัวเร็ว นอกจากเซลล์เนื้องอกแล้วเซลล์ที่มีสุขภาพดียังเป็นไปตามเกณฑ์เหล่านี้เช่นเซลล์รากผมหรือเซลล์ของไขกระดูกที่สร้างเม็ดเลือด ซึ่งส่งผลให้เกิดผลข้างเคียงที่เป็นที่รู้จักกันดีของเคมีบำบัด (ผมร่วง, ซีด, มีแนวโน้มที่จะมีเลือดออก, คลื่นไส้ ฯลฯ ) อย่างไรก็ตามโดยทั่วไปควรสังเกตว่ามะเร็งตับอ่อนไม่สามารถรักษาให้หายได้ด้วยเคมีบำบัดเพียงอย่างเดียว สิ่งนี้ต้องมีการดำเนินการเสมอ Capecetabine และ Erlotinib เป็นตัวอย่างบางส่วนของยาที่เป็นพิษต่อเซลล์ที่ใช้ในการรักษามะเร็งตับอ่อน
เคมีบำบัดมักประกอบด้วยค็อกเทลของเซลล์วิทยาที่แตกต่างกันโดยมีกลไกการออกฤทธิ์ที่แตกต่างกัน หวังว่าการลดปริมาณของส่วนผสมที่ใช้งานแต่ละตัวจะส่งผลให้เกิดผลข้างเคียงน้อยลง
ทางเลือกสุดท้ายของการบำบัดรักษาที่สำคัญคือการฉายรังสี สิ่งนี้มักเกิดขึ้นก่อนหรือหลังการผ่าตัดร่วมกับเคมีบำบัด การรักษาด้วยรังสีเป็นเป้าหมายในการพยายามทำลายเซลล์มะเร็งด้วยความช่วยเหลือของรังสีกัมมันตภาพรังสี ด้วยเทคโนโลยีที่ทันสมัยปริมาณรังสีสามารถเข้มข้นเกือบเฉพาะในเนื้อเยื่อเนื้องอกเพื่อให้เนื้อเยื่อที่มีสุขภาพดีเพียงเล็กน้อยได้รับความเสียหาย เช่นเดียวกับเคมีบำบัดการฉายรังสีเพียงอย่างเดียวไม่สามารถรักษามะเร็งตับอ่อนได้ วันนี้ยังไม่สามารถทำได้หากไม่มีการดำเนินการ
ถ้าเนื้องอกไม่สามารถรักษาให้หายได้ต้องใช้การรักษาทางการแพทย์แบบประคับประคอง มาตรการประคับประคองคือการรักษาที่ไม่สามารถรักษาเนื้องอกได้ แต่ควรรักษาผลกระทบให้ต่ำที่สุด จุดมุ่งหมายของการแพทย์แบบประคับประคองคือการทำให้ชีวิตที่เหลือของผู้ป่วยสะดวกสบายที่สุด จุดเน้นคือการบำบัดความเจ็บปวด สำหรับผู้ป่วยส่วนใหญ่อาการปวดเนื้องอกถือเป็นความบกพร่องที่ยิ่งใหญ่ที่สุดการรักษาจะดำเนินการโดยใช้ยาบรรเทาอาการปวดทั่วไปในช่องปากเช่นพาราเซตามอล แต่ในกรณีที่รุนแรงกว่าจะฉีดเข้าเส้นเลือดดำเช่นมอร์ฟีน
อ่านรายละเอียดเพิ่มเติมได้ที่: ยาประคับประคอง
นอกเหนือจากการต่อสู้กับความเจ็บปวดแล้วยังมีความพยายามในการรักษาอาการคลาสสิกของมะเร็งตับอ่อนด้วย ตัวอย่างเช่นโรคดีซ่านซึ่งเกิดจากการอุดตันของท่อน้ำดีเนื่องจากการเติบโตของเนื้องอกที่แข็งแกร่งสามารถรักษาได้ในลักษณะที่รุกรานน้อยที่สุดโดยใช้ขดลวด ในกรณีที่มีอาการคลื่นไส้อาเจียนอย่างรุนแรงต้องพิจารณาทางเลือกของท่อกระเพาะอาหาร
สามารถดูข้อมูลเพิ่มเติมเกี่ยวกับการรักษามะเร็งตับอ่อนได้ที่:
- บำบัดมะเร็งตับอ่อน
อายุ
โดยหลักการแล้วทุกคนสามารถใช้ไฟล์ ตับอ่อน เป็นมะเร็งได้ทุกวัย อย่างไรก็ตามความเสี่ยงของการเจ็บป่วยจะเพิ่มขึ้นอย่างรวดเร็วตามอายุ
มะเร็งตับอ่อนในเด็กพบได้น้อยมากและไม่ค่อยมีใครสังเกตเห็น ในวัยชรา 50 ปี เขาสามารถ เป็นระยะ ๆ เกิดขึ้น แต่ส่วนใหญ่ในผู้ป่วยที่มีปัจจัยเสี่ยงมากมาย
ปัจจัยเสี่ยงหลักคือ ควัน, โรคเบาหวาน พิมพ์ครั้งที่ 2, ตับอ่อนอักเสบเรื้อรัง เช่น. โดย การละเมิดแอลกอฮอล์ และ ความอ้วน.
นอกจากนี้ยังมีการกล่าวถึงการสะสมของโรคในครอบครัว นอกจากนี้ผู้ชายมักจะป่วยบ่อยกว่าผู้หญิงโดยสันนิษฐานว่าเป็นเพราะการดื่มแอลกอฮอล์และการบริโภคนิโคตินเพิ่มขึ้น
สำหรับความถี่ของโรคจุดสูงสุดอยู่ในภูมิภาค 70 ปี
สาขาวิชาเพิ่มเติม
สามารถดูข้อมูลเพิ่มเติมเกี่ยวกับหัวข้อนี้ได้ที่:
- มะเร็งตับอ่อนอายุ
- สัญญาณมะเร็งตับอ่อน
- มะเร็งตับอ่อนสาเหตุ
- มะเร็งตับอ่อนระยะสุดท้าย
- การพยากรณ์โรคมะเร็งตับอ่อน
- การบำบัดมะเร็งตับอ่อน
- มะเร็งตับอ่อนและอาการปวดหลัง
- การแพร่กระจาย
- น้ำในกระเพาะอาหาร
- Verner-Morrison Syndrome
หัวข้อทั้งหมดที่ได้รับการเผยแพร่ในสาขาอายุรศาสตร์สามารถดูได้ที่: อายุรศาสตร์ A-Z